rezumat
Informații generale
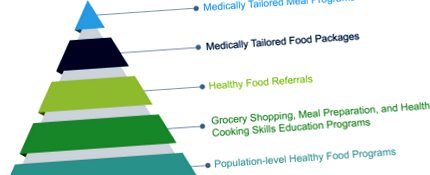
Legăturile dintre insecuritatea alimentară și rezultatele slabe ale sănătății sunt descrise într-un precedent Avalere Insight și într-o multitudine de publicații revizuite de colegi. Există dovezi ample pentru o varietate de intervenții axate pe alimentație și nutriție în cadrul sistemului de sănătate pentru a reduce insecuritatea alimentară. Astfel de intervenții ar putea include implementarea unor analize consistente ale insecurității alimentare, abordarea unor factori precum lipsa de locuințe sau transport care duc la insecuritate alimentară sau dezvoltarea unei baze de date cu resurse comunitare și trimiterea pacienților, după caz. O ierarhie a posibilelor intervenții este afișată în Figura 1.
Cu toate acestea, rămân bariere semnificative în calea implementării eficiente a acestor intervenții în practică. Aceste bariere pot include lipsa de conștientizare a medicului și confortul în efectuarea recomandărilor, lipsa accesului pacienților la serviciile de nutriție și a dieteticienilor înregistrați și lipsa pacienților de resurse personale pentru a obține alimente sănătoase în moduri coerente și adecvate. Planurile de sănătate pot ezita să acopere aceste servicii și intervenții din cauza perioadei lungi de timp necesare pentru a realiza rentabilitatea investiției lor și a timpului și efortului substanțial necesar pentru coordonarea serviciilor și asigurarea reținerii pacienților. Tranziția crescândă a pacienților între planurile de sănătate ascunde potențialul legăturilor directe între investițiile în prevenire și costurile reduse de îngrijire în viitor.
Un studiu recent a estimat rentabilitatea potențială a stimulentelor financiare pentru îmbunătățirea dietei și sănătății prin Medicare și Medicaid și a constatat că stimulentele pentru alimentele sănătoase au dus la reduceri substanțiale ale costurilor asistenței medicale și îmbunătățiri ale rezultatelor sănătății. Aceste rezultate pozitive ar putea duce la economii substanțiale de costuri pentru Medicaid, Medicare și planurile comerciale și să furnizeze dovezile necesare administratorilor de asistență medicală și asigurătorilor pentru a investi și pentru a sprijini aceste programe.
Medicare Advantage
Acoperind peste 60 de milioane de persoane și reprezentând 15% (și în creștere) din cheltuielile noastre federale, Medicare servește unii dintre cei mai complecși pacienți din SUA. Planurile Medicare Advantage (MA) au oferit în mod tradițional multe beneficii suplimentare, care sunt importante pentru rezultatele sănătății, dar nu sunt considerate în mod tradițional intervenții medicale de către planurile Medicare originale. Acest lucru este deosebit de important, dat fiind faptul că persoanele vârstnice cu dizabilități pot întâmpina bariere semnificative în calea asigurării hranei și ar putea beneficia de una sau mai multe intervenții pentru a-și menține sau îmbunătăți sănătatea.
După extinderea beneficiilor suplimentare MA prin Chronic Care Act din 2018, analizele preliminare ale Avalere sugerează că ofertele de beneficii MA s-au schimbat semnificativ, procentul de planuri care acoperă mesele a crescut de la 20% la 46%. Cu toate acestea, proporția beneficiilor suplimentare care vizează intervențiile nutriționale și de sănătate a crescut doar de la 16% la 17%, indicând un decalaj rămas în oportunitățile de screening, evaluare, educare și consiliere a pacienților cu risc. Mai mult, există o variabilitate geografică substanțială a acoperirii beneficiilor în SUA (vezi Figura 2).
Aceste tendințe indică oportunități în creștere pentru furnizori de a oferi intervenții nutriționale și de a face recomandări. Mai mult, ei sugerează că mai multe planuri MA pot oferi aceste beneficii și pot beneficia în mod semnificativ procedând astfel.
Medicaid
Potrivit unui sondaj din 2018, 32% dintre beneficiarii Medicaid cumpără de obicei opțiuni de mâncare mai puțin sănătoase decât ar face altfel din cauza lipsei de bani, comparativ cu doar 13% dintre beneficiarii non-Medicaid. Programele de stat Medicaid și planurile Medicaid investesc în intervenții de insecuritate alimentară datorită contribuției lor la rezultatele sănătății pentru populațiile lor cu risc. În 2017, Health Partners Plan a implementat primul program alimentar-ca-medicină sponsorizat de un plan de sănătate, iar programul de stat Medicaid de la CA (Medi-Cal) a introdus primul program de masă adaptat medical la nivel de stat în SUA.
Un studiu din 2019 a arătat că participarea la un program de masă adaptat medical pare să fie asociată cu mai puține admisii la spital și asistență medicală calificată și mai puține cheltuieli medicale generale. Pe măsură ce mai multe programe de stat Medicaid încearcă să își îmbunătățească acoperirea prin aplicarea derogărilor demonstrative din secțiunea 1115, pot găsi mai multe oportunități de a introduce sau de a extinde intervențiile medicamentoase pentru a obține astfel de rezultate pozitive.
Planuri comerciale
Planurile comerciale implementează, de asemenea, intervenții nutriționale inovatoare care abordează insecuritatea alimentară. Astfel de intervenții pot include parteneriate cu băncile comunitare de alimente, farmacii alimentare, programe guvernamentale și multe altele care răspund nevoilor pacienților identificați ca fiind nesiguri alimentari. Planurile pot beneficia de programe existente la nivel național, cum ar fi Programul suplimentar de asistență nutrițională (SNAP); de exemplu, Kaiser Permanente sponsorizează un program „Food for Life” care conectează membrii eligibili la CalFresh (care este divizia SNAP din California). Planurile comerciale ar putea investi, de asemenea, în băncile alimentare pentru a răspunde acestei nevoi sociale. În 2019, United Healthcare a acordat o subvenție de 350.000 de dolari către Jacobs & Cushman San Diego Food Bank pentru a ajuta la combaterea insecurității alimentare și la modernizarea bazei sale de date. În timp ce aceste programe sunt foarte noi și există puține date la nivel național cu privire la numărul de astfel de programe și la rezultatele acestora, ele se extind cu siguranță în ceea ce privește geografia, populația și domeniul de aplicare.
Concluzie
Planurile de sănătate se angajează din ce în ce mai mult să abordeze insecuritatea alimentară și să colaboreze cu resursele comunității pentru a extinde acoperirea intervențiilor lor. Avalere Health și-a asumat, de asemenea, acest obiectiv de îmbunătățire a sănătății pacienților și a calității asistenței medicale prin istoria noastră de colaborare și conectarea unei varietăți de părți interesate cheie în timpul tranziției către asistență bazată pe valori. Informăm clienții și publicul cu privire la politicile pertinente și schimbările de pe piață pe baza expertizei și cercetărilor noastre interne. Susținem, de asemenea, inițiativele de cercetare existente și pilot, inclusiv dezvoltarea proiectelor de studii, efectuarea de analize solide a datelor și formularea de recomandări pentru părțile interesate pentru a sprijini îmbunătățirile în sănătate și asistență medicală.
Prin Inițiativa de îmbunătățire a calității malnutriției, sprijinim sistemele de sănătate din întreaga țară care doresc să îmbunătățească calitatea asistenței acordate pacienților subnutriți, inclusiv după externarea în spital și în tranzițiile de îngrijire, prin schimbul de bune practici și oferirea de sprijin pentru cercetare - dintre care multe includ abordarea insecuritatea alimentară ca factor de risc cheie pentru readmisii. Anul trecut, am lucrat cu WellCare pentru a analiza programul său MA Star Rating, pentru a evidenția impactul determinanților sociali ai sănătății asupra rezultatelor sănătății și a evidenția disparitățile. Analiza noastră a legat informații despre acești factori determinanți de beneficiari pe baza reședinței prin cod poștal din 9 cifre, ceea ce a permis includerea unei estimări mai precise a unor factori precum venitul și nivelul de educație. Am împărtășit contabilitate de lucru similară pentru SDOH în planurile MA prin ajustarea riscurilor la conferința AcademyHealth de anul trecut. În cele din urmă, astfel de descoperiri vor contribui la o mai bună estimare a asocierii dintre acești factori și rezultatele calității și ar putea informa dezvoltarea unor noi metode de ajustare a riscurilor care să le încorporeze și să țină cont mai pe larg de nevoile pacienților.
Așteptăm cu nerăbdare să continuăm și să extindem această lucrare importantă cu mai mulți parteneri. Pentru mai multe informații despre modul în care îi asistăm pe clienții noștri în evaluarea oportunităților și riscurilor acestora în abordarea insecurității alimentare, vă rugăm să contactați Kristi Mitchell și Natascha Dixon Edelin.
Pentru a primi actualizări Avalere, conectați-vă cu noi.
- Ryan White Partea A Servicii alimentare și nutriționale în soluțiile de sănătate publică din New York City
- Politici Intervenții nutriționale Strategii de sănătate la locul de muncă în funcție de condiția Sănătate la locul de muncă
- Articolul online privind sănătatea pozitivă - Labirintul nutrițional Partea II - Nu este destinat mâncării
- Intervenții școlare pentru promovarea alfabetizării alimentare și nutriționale (FNLIT) în școala elementară
- Fotografii cu produse sanitare sanitare și imagini de înaltă rezoluție - Getty Images