Ultima actualizare pe 3 mai 2020 la 18:24
General
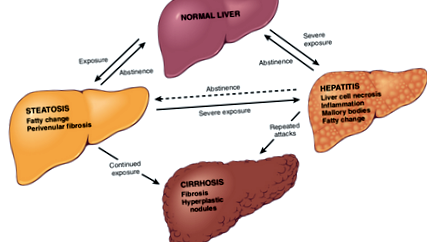
Cele mai importante cauze ale cirozei sunt boala hepatică alcoolică și boala hepatică grasă nealcoolică (NAFLD). Ambele progresează de la o steatoză la o hepatită la ciroză. Stadiul steatozei este reversibil, stadiul hepatitei poate fi reversibil, iar stadiul cirotic este complet ireversibil.
Primele etape
Morfologia bolilor hepatice alcoolice și a NAFLD nu se distinge. Diferitele modificări observate în ficatul gras pot fi prezente în aceste etape:
1. Steatoza hepatocelulară
Steatoza se referă la schimbarea grasă a ficatului. Grăsimea se acumulează în hepatocite, iar cele centrilobulare sunt primele care dobândesc această modificare. Acumularea de lipide în hepatocite se extinde de la venele centrale la hepatocitele midlobulare și periportale. Picăturile de lipide care se acumulează extind celulele și deplasează nucleul.
Macroscopic, ficatul este foarte mare (4-6 kg sau mai mult), moale, galben și gras.
2. Steatohepatita
Steatohepatita se referă la prezența atât a inflamației, cât și a steatozei.
Aceste modificări sunt adesea mai proeminente în ficatul alcoolic decât în NAFLD și includ:
- Balonarea hepatocitelor, unde focarele unice sau dispersate ale hepatocitelor suferă umflături și necroze.
- Corpurile Mallory-Denk, care constă din filamente intermediare deteriorate și pot fi văzute ca corpuri de incluziune foarte eozinofile în hepatocitele degenerante
- Infiltrarea neutrofilelor - neutrofilele se acumulează în jurul hepatocitelor degenerate. Mai ales în jurul corpurilor Mallory-Denk.
3. Steatohepatita cu fibroză
Un tipar distinctiv de cicatrizare apare în cazul bolilor hepatice grase. Apare mai întâi sub formă de scleroză venoasă centrală și se răspândește spre exterior, înconjurând grupuri individuale sau mici de hepatocite. Arată ca un gard de sârmă de pui în microscop.
4. Ciroza
Boală hepatică alcoolică
Consumul excesiv de etanol cauzează peste 60% din bolile cronice ale ficatului în țările occidentale (și probabil mai mare în Ungaria) și este a 5-a cauză principală de deces.
Consumul cronic de alcool are multe efecte adverse, după cum probabil știți acum. Printre cele mai importante sunt formele de boală hepatică alcoolică, așa cum am discutat mai devreme:
- Steatoza hepatică
- Hepatita alcoolică
- Fibroza alcoolică și ciroză
Câteva „fapte amuzante” despre consumul de alcool: femeile suferă mai multe daune ale ficatului datorită consumului de alcool, iar consumul excesiv de alcool în fiecare sfârșit de săptămână este mai dăunător decât băutul puțin în fiecare zi.
Patomecanism: Steatoza hepatocelulară rezultă din manevrarea substraturilor departe de catabolism și către sinteza lipidelor, deoarece alcoolul dehidrogenază generează atât de mult NADH din tot etanolul încât sinteza lipidelor este favorizată de metabolism. Puteți citi mai multe despre această fiziopatologie 2.
Cauzele hepatitei alcoolice sunt cel mai probabil produse toxice și metaboliți din metabolismul etanolului, cum ar fi:
- Acetaldehidă
- Specii reactive de oxigen generate în timpul oxidării etanolului
- Inflamația mediată de citokine și leziunile celulare
- Alcoolul în sine
Hepatita C se găsește, de asemenea, foarte des la alcoolicii cronici și duce la accelerarea bolilor alcoolice ale ficatului.
Morfologie: Zona din jurul venelor centrale este cea mai susceptibilă la leziuni toxice, deoarece generarea de acetaldehidă și a radicalilor liberi este cea mai mare acolo. Fibroza pericelulară și sinusoidală se dezvoltă și în această zonă. Atât steatoza, cât și hepatita alcoolică pot fi reversibile dacă pacientul încetează să bea alcool.
Afectarea hepatică indusă de alcool are de obicei un raport AST/ALT crescut la testul de sânge, de obicei mai mare de 2. Poate să apară și anemie macrocitară.
Complicații: Hepatita alcoolică poate evolua în ciroză. Aproape fiecare băutor în greutate dezvoltă steatoză hepatică, dar ciroza se dezvoltă doar în 1 din 5. Cel mai bun tratament este abstinența de la alcool.
Boală hepatică grasă nealcoolică
Această afecțiune se dezvoltă la persoanele care nu consumă alcool, dar sunt obeze. Ficatul poate suferi aceleași modificări ca cele descrise mai sus, dar modificările sunt mai puțin proeminente. Etiologia este totuși diferită. NAFLD este asociat cu rezistența la insulină și sindromul metabolic. Sindromul metabolic este definit ca având cel puțin două dintre următoarele: obezitate, rezistență la insulină, dislipidemie și hipertensiune.
Patomecanism: Rezistența la insulină are ca rezultat acumularea de trigliceride în hepatocite datorită acestor mecanisme:
- Afectarea oxidării acizilor grași
- Sinteza și absorbția crescute a acizilor grași
- Scăderea secreției hepatice a colesterolului VLDL.
Hepatocitele încărcate cu grăsime sunt foarte sensibile la produsele de peroxidare a lipidelor generate de stresul oxidativ, care pot deteriora mitocondriile și membranele plasmatice. Acest lucru duce în cele din urmă la apoptoza hepatocitelor. O consecință a stresului oxidativ sau a eliberării din țesutul adipos visceral este că nivelurile de TNF și IL-6 cresc, contribuind la afectarea și inflamația ficatului.
Simptome: Majoritatea pacienților cu steatoză sunt asimptomatici. Unii pot prezenta, de asemenea, stare de rău, oboseală, disconfort în cadranul superior drept. Tratamentul pentru acest lucru este ca tratarea bolilor coronariene, ajutarea pacientului la un stil de viață sănătos și controlul insulinei.
Complicații: NAFLD poate evolua în ciroză.
Ciroză
Ciroza se referă la înlocuirea țesutului hepatic normal cu țesut cicatricial. Se dezvoltă la o mică parte din persoanele cu hepatită. Regresia cirozei nu este posibilă. Cele mai frecvente cauze sunt consumul excesiv de alcool și infecția hepatică C. Ciroza este stadiul final ireversibil al oricărui tip de hepatită.
Etiologie:
- Boală hepatică alcoolică
- Boală hepatică grasă nealcoolică
- Hepatita virală cronică
- Hepatita C, B sau D
- Hemocromatoza
- Boala Wilson
- Sindromul Budd-Chiari
Patomecanism: Necroza continuă și regenerarea parenchimului hepatic înlocuiește parenchimul hepatic funcțional cu fibroză.
Morfologie: Modelul fibrozei formează în cele din urmă septuri fibroase. Cu cât devin mai proeminente, cu atât ficatul capătă un aspect cirotic nodular. Histologia prezintă pseudolobuli separați prin fibroză. Acești pseudolobuli se pot distinge de lobulii hepatici prin faptul că nu au venă centrală.
Ficatul va fi acum un organ maro, micșorat, negras compus din noduli cirotici.
Manifestari clinice: Ciroza provoacă insuficiență hepatică, despre care simptome puteți citi mai jos. Rezultatele de laborator din ciroză arată:
- aminotransferaze serice crescute (ALT și AST),
- hiperbilirubinemie,
- creșterea fosfatazei alcaline,
- hipoproteinemie (globuline, albumine și factori de coagulare)
- Anemie
Clasificare: Există mai multe tipuri de ciroză:
- Ciroza micronodulară (ciroza Laennec) - cauzată de alcoolism
- Ciroza macronodulară - cauzată de hepatita cronică B sau C sau de hepatita autoimună.
- Ciroza pigmentară - Cauzată de hemocromatoză (acumularea de fier) sau de boala Wilson (acumularea de cupru).
- Ciroza biliara - Cauzat de deteriorarea arborelui biliar
Insuficiență hepatică
Insuficiența hepatică sau hepatică descrie starea în care ficatul este incapabil să își îndeplinească funcțiile normale. Acest lucru se întâmplă deoarece parenchimul hepatic este deteriorat sau înlocuit cu țesut cicatricial. Insuficiența hepatică cronică este aproape sinonimă cu ciroza, deoarece ciroza este cea mai frecventă cauză.
Etiologie:
- Pierderea hepatocitelor
- Ciroză
- Necroză masivă - ca în hepatita fulminantă sau prin agenți toxici
- Ciuperci otrăvitoare, fosfor, CCl4 și halotan
- Supradozaj cu paracetamol
Complicații: Complicațiile insuficienței hepatice sunt multe și pot fi împărțite în două tipuri:
- Decompensare parenchimatoasă - datorată funcției scăzute a parenchimului
- Hipoproteinemie
- Hipoalbuminemie
- Coagulopatie - Fibrinogen scăzut și factori de coagulare
- Hiperbilirubinemie (icter)
- Creșterea nivelului de estrogen
- Sindromul hepatorenal
- Sindromul hepatopulmonar
- Encefalopatie hepatica
- Hiperglobulinemie
- Hipoproteinemie
- Decompensare vasculară - datorită congestiei circulației portale
- Ascita
- Hipertensiune portală
- Varice esofagiene
- Caput medusae
- Splenomegalie
- Malabsorbție
Ciroza crește, de asemenea, riscul de carcinom hepatocelular.
Puteți citi mai multe despre aceste consecințe în fiziopatologia 2.
6 gânduri despre „14. Ciroza și insuficiența hepatică ”
salut doctor grec, vă rog să explicați despre STEATOZA HEPATICĂ și HEPATAITA ALCOLICĂ?
Sunt derutat. sunt aceleași lucruri sau total diferite? există o legătură între ele (de exemplu, unul poate progresa către altul) .
care este mai periculos?
de asemenea, STEATOHEPATATIS și STEATOSIS HEPATIC, au sau nu același sens?
Mulțumiri.
Steatoza este un alt cuvânt pentru schimbarea grasă. Steatoza hepatică se referă la modificarea grasă a ficatului. Multe lucruri pot provoca steatoză hepatică, inclusiv consumul de alcool și sindromul metabolic. De fapt, steatoza este vizibilă la persoanele sănătoase după consumul excesiv de alcool, dar este, desigur, complet reversibilă.
Hepatita alcoolică se referă la inflamația efectivă a ficatului. Este o etapă ulterioară a steatozei hepatice care apare în abuzul de alcool pe termen lung. Hepatita alcoolică poate fi reversibilă, dar poate evolua și în ciroză alcoolică.
Steatohepatita se referă la prezența inflamației (hepatită) în același timp cu steatoza. Termenul este folosit pentru a distinge hepatita în care este prezentă steatoza (cum ar fi NASH și hepatita alcoolică) de hepatita în care steatoza nu este prezentă (cum ar fi hepatita virală).
tu, ești un salvator de viață,
stânci mai mult decât stânca însuși.
- De ce te-ai pregătit pentru eșecul unei diete - It; cu Peachy Keen
- Educație bazată pe teorie pentru dietă cu conținut scăzut de sodiu pentru pacienții cu insuficiență cardiacă
- Ce este ciroză biliară primară (PBC) Houston, Texas SUA
- Semnalizarea interferonului de tip I perturbă ciclul ureei hepatice și modifică metabolismul sistemic la
- Rolul emergent al disbiozei intestinale în factorii de risc cardio-metabolici pentru insuficiența cardiacă SpringerLink