BARRY L. HAINER, MD, Universitatea Medicală din Carolina de Sud, Charleston, Carolina de Sud
Sunt medic Fam. 2003 1 ianuarie; 67 (1): 101-109.
- Abstract
- Dermatofitoze
- Tinea Capitis
- Tinea Corporis
- Tinea Barbae
- Tinea Faciei
- Tinea Manuum
- Tinea Cruris
- Tinea pedis
- Tinea Unguium
- Referințe
Secțiuni articol
- Abstract
- Dermatofitoze
- Tinea Capitis
- Tinea Corporis
- Tinea Barbae
- Tinea Faciei
- Tinea Manuum
- Tinea Cruris
- Tinea pedis
- Tinea Unguium
- Referințe
Uscăciunea stratului exterior al pielii descurajează colonizarea de către microorganisme, iar vărsarea celulelor epidermice împiedică mulți microbi să își stabilească reședința.1 Cu toate acestea, mecanismele de protecție ale pielii pot eșua din cauza traumei, iritării sau macerării. Mai mult, ocluzia pielii cu materiale neporoase poate interfera cu funcția de barieră a pielii prin creșterea temperaturii locale și a hidratării.2 Cu inhibarea sau eșecul mecanismelor de protecție a pielii, poate apărea infecție cutanată.
Speciile Microsporum, Trichophyton și Epider-mophyton sunt cei mai frecvenți agenți patogeni în infecțiile pielii. Mai rar, infecțiile superficiale ale pielii sunt cauzate de ciuperci nondermatofite (de exemplu, Malassezia furfur în tinea [pitiriazis] versicolor) și specii Candida. Acest articol trece în revistă diagnosticul și tratamentul infecțiilor dermatofite comune.
Dermatofitoze
- Abstract
- Dermatofitoze
- Tinea Capitis
- Tinea Corporis
- Tinea Barbae
- Tinea Faciei
- Tinea Manuum
- Tinea Cruris
- Tinea pedis
- Tinea Unguium
- Referințe
Deoarece dermatofiții necesită keratină pentru creștere, acestea se limitează la păr, unghii și piele superficială. Astfel, aceste ciuperci nu infectează suprafețele mucoasei. Dermatofitozele sunt denumite infecții „tinea”. Ele sunt, de asemenea, numite pentru site-ul corpului implicat.
Unele dermatofite se răspândesc direct de la o persoană la alta (organisme antropofile). Alții trăiesc și se transmit oamenilor din sol (organisme geofile), iar alții se răspândesc la oameni de la gazde animale (organisme zoofile). Transmiterea dermatofiților poate apărea, de asemenea, indirect de la fomite (de exemplu, tapițerie, perii de păr, pălării).
Organismele antropofile sunt responsabile pentru majoritatea infecțiilor fungice ale pielii. Transmiterea poate avea loc prin contact direct sau de la expunerea la celule descuamate. Inocularea directă prin pauze la nivelul pielii apare mai des la persoanele cu imunitate depresivă mediată de celule. Odată ce ciupercile intră în piele, acestea germinează și invadează straturile superficiale ale pielii.
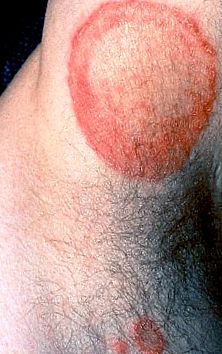
La pacienții cu dermatofitoze, examenul fizic poate dezvălui un model caracteristic de inflamație, denumit o margine „activă” (Figura 1). Răspunsul inflamator este de obicei caracterizat printr-un grad mai mare de roșeață și descuamare la marginea leziunii sau, ocazional, formarea de vezicule. Poate fi prezentă curățarea centrală a leziunii și distinge dermatofitozele de alte erupții papulosquamous, cum ar fi psoriazisul sau lichenul plan, în care răspunsul inflamator tinde să fie uniform peste leziune (Figura 2) .
Tinea corporis a axilei, cu o margine activă și poiană centrală. Este de asemenea prezentă o leziune prin satelit.
Tinea corporis a axilei, cu o margine activă și poiană centrală. Este de asemenea prezentă o leziune prin satelit.
Leziune inelară pe cot, cu o scară argintie și fără o limpezire centrală. Microscopia cu hidroxid de potasiu a leziunii a fost negativă. Deși leziunea seamănă cu tinea corporis, prezența unor leziuni similare pe suprafețele extensoare ale genunchiului și un istoric familial pozitiv au confirmat diagnosticul de psoriazis.
Leziune inelară pe cot, cu o scară argintie și fără o limpezire centrală. Microscopia cu hidroxid de potasiu a leziunii a fost negativă. Deși leziunea seamănă cu tinea corporis, prezența unor leziuni similare pe suprafețele extensoare ale genunchiului și un istoric familial pozitiv au confirmat diagnosticul de psoriazis.
Localizarea leziunilor poate ajuta, de asemenea, la identificarea agentului patogen. O dermatofitoză poate fi, cel mai probabil, exclusă dacă un pacient prezintă afectarea mucoasei cu o erupție cutanată roșie, solzoasă adiacentă. În această situație, diagnosticul mai probabil este o infecție candidală, cum ar fi perlèche (dacă există fisuri simple sau multiple în colțurile gurii) sau vulvovaginită sau balanită (dacă leziunile sunt prezente în mucoasa genitală).
Microscopia cu hidroxid de potasiu (KOH) ajută la vizualizarea hifelor și la confirmarea diagnosticului de infecție cu dermatofiți. Alte modalități de diagnostic includ examinarea lampii lui Wood, cultura fungică și biopsia pielii sau a unghiilor (Tabelul 1) .2, 3
Tinea Capitis
- Abstract
- Dermatofitoze
- Tinea Capitis
- Tinea Corporis
- Tinea Barbae
- Tinea Faciei
- Tinea Manuum
- Tinea Cruris
- Tinea pedis
- Tinea Unguium
- Referințe
Tinea capitis, cea mai frecventă dermatofitoză la copii, este o infecție a scalpului și a arborilor de păr.4 Transmiterea este favorizată de igienă slabă și supraaglomerare și poate avea loc prin pălării contaminate, perii, fețe de pernă și alte obiecte neînsuflețite. După ce au fost vărsate, firele de păr afectate pot adăposti organisme viabile mai mult de un an.
Tinea capitis se caracterizează prin alopecie și scalare neregulate sau bine delimitate. Când firele de păr umflate se fracturează la câțiva milimetri de scalp, se produce alopecie cu „punct negru”. Infecția cu scalpul Tinea poate duce, de asemenea, la un răspuns imun mediat de celule denumit „kerion”, care este o masă bogată, sterilă, a scalpului inflamator. Limfadenopatia cervicală și occipitală poate fi proeminentă.
Înainte de 1950, majoritatea cazurilor de tinea capitis din America de Nord erau cauzate de specii fluorescente de Microsporum (albastru-verde strălucitor). Astăzi, aproximativ 90-95% din infecțiile cu scalp tinea la adulți și copii sunt cauzate de Trichophyton tonsurans, care nu fluoresc.4, 5 Prin urmare, examinarea lampii Wood a devenit un test de diagnostic mai puțin util pentru tinea capita.
Tinea capitis este în general identificată prin prezența hifelor ramificate și a sporilor la microscopia KOH (Tabelul 1). Dacă nu se vizualizează hife și spori, se poate efectua examinarea lampii lui Wood. Dacă microscopia KOH și examinările cu lampă Wood sunt negative, se poate lua în considerare cultura fungică atunci când se suspectează puternic tinea capitis.
Metode de diagnostic pentru infecțiile dermatofite
Valoare: ajută la vizualizarea hifelor și la confirmarea diagnosticului de infecție cu dermatofiți
Procedură: obțineți scară de la marginea activă a unei leziuni, scoateți mai multe fire de păr libere din zona afectată sau, în cazul unghiilor, obțineți resturi subunguale. Un tampon de bumbac umed frecat energic peste marginea activă a unei leziuni funcționează la fel de bine ca o lamă de bisturiu și este mai sigur. Transferați cântarul, părul sau resturile pe o lamă de sticlă și adăugați câteva picături de 10% la 20% KOH. Pentru material pentru unghii sau păr, încălziți ușor diapozitivul. Preparatul pentru montare umedă este apoi examinat la microscop (× 400) cu rotația înainte și înapoi a butoanelor de focalizare. Această tehnică ajută la vizualizarea hifelor (filamente ramificate, în formă de tijă, cu lățime uniformă, cu linii de separare [septuri]). În tinea capitis, axul părului poate fi acoperit uniform cu spori dermatofiți minuți.
Examinarea lampii lui Wood (lumină ultravioletă)
Valoare: în general de utilitate limitată, deoarece majoritatea dermatofiților observați în prezent în Statele Unite nu fluoresc; poate avea valoare în următoarele situații:
Pentru diagnosticarea unei erupții maro, solzoase în scrot sau axilă: eritrasma, cauzată de bacteria Corynebacterium minutissimum, fluorescă un roșu coral strălucitor, în timp ce tinea cruris sau infecțiile cutanate cutanate nu fluoresc.
Pentru diagnosticul tinea (pitiriazis) versicolor, care fluorescă galben pal până la alb
Pentru diagnosticarea tinea capitis cauzată de două specii zoofile de Microsporum care fluoresc albastru-verde (un procent minor de cazuri de tinea capitis în America de Nord)
Valoare: lentă și costisitoare, dar utilă pentru confirmarea diagnosticului de onicomicoză atunci când se ia în considerare terapia pe termen lung pe cale orală
Procedură *: Zgârieturile pielii, unghiilor sau părului sunt trimise într-un recipient steril pentru inoculare pe agar dextroză Sabouraud de către un spital sau un laborator de referință. Cultura durează de obicei 7 până la 14 zile pentru a fi declarată pozitivă; trebuie ținut 21 de zile pentru a fi declarat negativ.
Biopsia pielii sau a unghiilor
Valoare: poate ghida deciziile de tratament atunci când diagnosticul este dificil de stabilit, o infecție dermatofită nu a răspuns la tratamentul anterior sau microscopia KOH este negativă la un pacient cu unghii distrofice
* - Mediul de testare Dermatophyte este un mediu disponibil comercial furnizat într-o formă care este gata pentru inoculare directă la birou. Mediul galben are un indicator roșu fenol care devine roz în prezența produselor metabolice alcaline ale dermatofiților, de obicei în decurs de 6 până la 7 zile. Mediul trebuie aruncat după 2 săptămâni, deoarece saprofitele produc o schimbare similară. Legea privind îmbunătățirea laboratorului clinic clasifică acest lucru drept un test moderat complex. Datorită costului materialelor, al performanței și al personalului de laborator calificat, acest test este rar inclus în laboratoarele cabinetului medicilor de familie .
Informații din referințele 2 și 3 .
Metode de diagnostic pentru infecțiile dermatofite
Valoare: ajută la vizualizarea hifelor și la confirmarea diagnosticului de infecție cu dermatofiți
Procedură: obțineți scară de la marginea activă a unei leziuni, scoateți mai multe fire de păr libere din zona afectată sau, în cazul unghiilor, obțineți resturi subunguale. Un tampon de bumbac umed frecat energic peste marginea activă a unei leziuni funcționează la fel de bine ca o lamă de bisturiu și este mai sigur. Transferați cântarul, părul sau resturile pe o lamă de sticlă și adăugați câteva picături de 10% la 20% KOH. Pentru material pentru unghii sau păr, încălziți ușor diapozitivul. Preparatul pentru montare umedă este apoi examinat la microscop (× 400) cu rotația înainte și înapoi a butoanelor de focalizare. Această tehnică ajută la vizualizarea hifelor (filamente ramificate, în formă de tijă, cu lățime uniformă, cu linii de separare [septuri]). În tinea capitis, axul părului poate fi acoperit uniform cu spori dermatofiți minuți.
Examinarea lampii lui Wood (lumină ultravioletă)
Valoare: în general de utilitate limitată, deoarece majoritatea dermatofiților observați în prezent în Statele Unite nu fluoresc; poate avea valoare în următoarele situații:
Pentru diagnosticarea unei erupții maro, solzoase în scrot sau axilă: eritrasma, cauzată de bacteria Corynebacterium minutissimum, fluorescă un roșu coral strălucitor, în timp ce tinea cruris sau infecțiile cutanate cutanate nu fluoresc.
Pentru diagnosticul tinea (pitiriazis) versicolor, care fluorescă galben pal până la alb
Pentru diagnosticarea tinea capitis cauzată de două specii zoofile de Microsporum care fluoresc albastru-verde (un procent minor de cazuri de tinea capitis în America de Nord)
Valoare: lentă și costisitoare, dar utilă pentru confirmarea diagnosticului de onicomicoză atunci când se ia în considerare terapia pe termen lung pe cale orală
Procedură *: Zgârieturile pielii, unghiilor sau părului sunt trimise într-un recipient steril pentru inoculare pe agar dextroză Sabouraud de către un spital sau un laborator de referință. Cultura durează de obicei 7 până la 14 zile pentru a fi declarată pozitivă; trebuie ținut 21 de zile pentru a fi declarat negativ.
Biopsia pielii sau a unghiilor
Valoare: poate ghida deciziile de tratament atunci când diagnosticul este dificil de stabilit, o infecție dermatofită nu a răspuns la tratamentul anterior sau microscopia KOH este negativă la un pacient cu unghii distrofice
* - Mediul de testare Dermatophyte este un mediu disponibil comercial furnizat într-o formă care este gata pentru inoculare directă la birou. Mediul galben are un indicator roșu fenol care devine roz în prezența produselor metabolice alcaline ale dermatofiților, de obicei în decurs de 6 până la 7 zile. Mediul trebuie aruncat după 2 săptămâni, deoarece saprofitele produc o schimbare similară. Legea privind îmbunătățirea laboratorului clinic clasifică acest lucru drept un test moderat complex. Datorită costului materialelor, al performanței și al personalului de laborator calificat, acest test este rar inclus în laboratoarele cabinetului medicilor de familie .
Informații din referințele 2 și 3 .
Alternativ, caracteristicile clinice pot indica diagnosticul. Într-un studiu, 6 tinea capită au fost confirmate de cultură la 92% dintre copiii care au avut cel puțin trei dintre următoarele caracteristici clinice: scalarea scalpului, pruritul scalpului, adenopatia occipitală și alopecia difuză, neuniformă sau discretă.
Când scalarea și inflamația sunt proeminente, alte diagnostice de luat în considerare includ dermatita seboreică (fără căderea părului), dermatita atopică (leziuni în pliurile flexurale ale gâtului, brațelor sau picioarelor) și psoriazisului (modificări ale unghiilor și solzi argintii pe genunchi sau coate) ). Când alopecia este proeminentă, diagnosticele care trebuie excluse includ alopecia areata (completă, mai degrabă decât neuniformă, căderea părului), alopecia de tracțiune (antecedente de împletituri strânse a părului) și trichotilomania (firele de păr de lungimi diferite și antecedente de manipulare obsesivă a părului).
Tratamentul topic nu este eficient pentru tinea capita. Terapia antifungică sistemică este necesară pentru a pătrunde în foliculii de păr. Griseofulvina (Grisactin, Gris-PEG) este singurul agent pe care SUA. Food and Drug Administration (FDA) a fost etichetat pentru tratamentul tinea capitis. Deși griseofulvina rămâne standardul de aur 7, este un agent mai puțin ideal din mai multe motive8, 9: organismele rezistente necesită creșteri ale dozelor pentru a efectua o vindecare; tratamentul trebuie continuat timp de șase până la 12 săptămâni; ratele de recidive sunt ridicate datorită eliminării rapide a medicamentului de pe piele odată cu încetarea tratamentului; iar forma lichidă pentru copii mici este o soluție cu gust amar.
În comparație cu griseofulvina, ketoconazolul (Nizoral) nu este mai eficient și are potențialul de efecte hepatice adverse și interacțiuni medicamentoase.10 Într-un studiu care a implicat un număr mic de copii, tratamentul cu itraconazol (Sporanox), într-o doză de 3 până la 5 mg pe kg pe zi timp de patru săptămâni, a dus la rate de vindecare clinice și micologice de 90 până la 100 la sută.11 [Nivel de evidență B, studiu clinic nerandomizat] Fluconazolul (Diflucan) și terbinafina (Lamisil) sunt agenți promițători; studiile comparative randomizate cu griseofulvină ar trebui să clarifice rolul lor în tratamentul tinea capitei.12 Un studiu randomizat13 la pacienții cu tinea capită cauzat de speciile Trichophyton a arătat că tratamentul cu terbinafină, fluconazol sau itraconazol timp de două săptămâni a fost la fel de eficient ca șase săptămâni de terapia griseofulvinei.
Terapia topică adjuvantă cu sulfură de seleniu (de exemplu, Exsel), ketoconazol sau loțiune sau șampon povidonă cu iod (Betadine) (aplicată timp de cinci minute de două ori pe săptămână) este utilă pentru a reduce vărsarea ciupercilor și sporilor viabili12, 14, 15; șamponul fără prescripție medicală de 1% sulfură de seleniu funcționează la fel ca și prescripția de 2,5% concentrație.15 [Referință15: Nivel de evidență A, studiu controlat randomizat (RCT)]
Tinea Corporis
- Abstract
- Dermatofitoze
- Tinea Capitis
- Tinea Corporis
- Tinea Barbae
- Tinea Faciei
- Tinea Manuum
- Tinea Cruris
- Tinea pedis
- Tinea Unguium
- Referințe
Tinea corporis, sau vierme, apare de obicei ca leziuni unice sau multiple, inelare, solzoase, cu compensare centrală, o margine ușor ridicată, înroșită și marginire ascuțită (tranziție bruscă de la o piele anormală la normală) pe trunchi, extremități sau față 1) . Limita leziunii poate conține pustule sau papule foliculare. Mâncărimea este variabilă.
Diagnosticul tinea corporis se bazează pe aspectul clinic și examinarea KOH a răzuirilor pielii de la marginea activă. Diagnosticul diferențial include eczeme nummulare, pitiriazis rosea, boala Lyme, tinea versicolor, dermatită de contact, granulom anular și psoriazis (Figura 2) .
Utilizarea anterioară a corticosteroizilor topici poate modifica aspectul leziunilor, astfel încât marginile ridicate cu degajare centrală să nu fie prezente. Utilizarea corticosteroizilor poate fi, de asemenea, un factor în dezvoltarea granulomului lui Majocchi, o infecție profundă foliculară tinea care implică de obicei picioarele și este mai frecventă la femei.
Tratamentul tinea corporis constă de obicei în măsuri de reducere a umidității excesive a pielii și a utilizării cremelor antifungice topice (tabelul 2). 16-19 Rareori, infecțiile pe scară largă pot necesita terapie sistemică.
- Nefrotoxicitate indusă de medicamente - medic de familie american
- Dispepsie-Ce este și ce trebuie să faceți în legătură cu aceasta - medic de familie american
- Family Practice International - 01 iulie 1998 - Medic de familie american
- Injecție diagnostică și terapeutică a șoldului și genunchiului - medic de familie american
- Consum dietetic de calciu și obezitate Consiliul american de medicină de familie