Milad Modabber
un Departament de Oftalmologie, Universitatea McGill, Montreal, Quebec, Canada;
Vasudha Gupta
b Departamentul de Oftalmologie, Universitatea Queen’s, Kingston, Ontario, Canada;
Amadeo R. Rodriguez
c Departamentul de Chirurgie (Oftalmologie) și Medicină (Neurologie), Universitatea McMaster, Hamilton, Ontario, Canada
Istorie
O femeie în vârstă de 24 de ani a fost trimisă la Departamentul de Oftalmologie, Universitatea McMaster, Hamilton, Ontario, pentru evaluare neuro-oftalmologică urgentă după o pierdere rapidă a vederii progresivă și un istoric de 3 săptămâni de dureri de cap constante și severe. Pacientul era altfel sănătos, fără antecedente medicale sau oftalmologice anterioare. Nu a avut antecedente de astfel de episoade și a negat orice antecedente de traume sau infecții recente. Indicele ei de masă corporală a fost de 31, cu o pierdere în greutate raportată de 10 kg în ultimele 4 luni. Ea a luat contraceptive orale, dar a refuzat să ia orice alte medicamente.
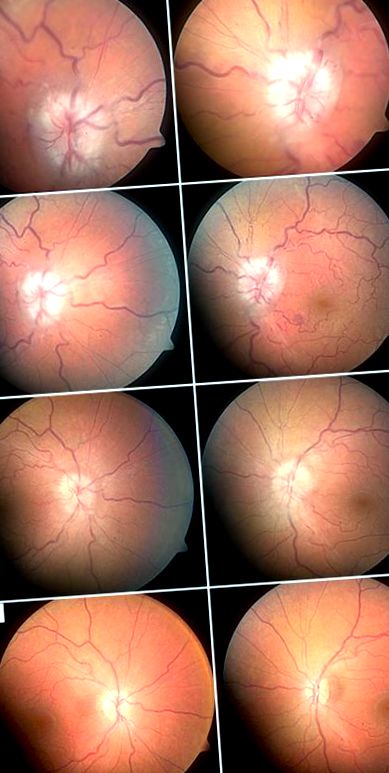
La examinarea inițială, acuitatea vizuală cea mai bine corectată a pacientului a fost de 20/100 la ochiul drept și 20/70 la ochiul stâng. Pupilele au avut un diametru simetric de 3 mm și au o reacție slabă la lumină la ambii ochi, fără dovezi ale unui defect pupilar relativ aferent. Presiunea intraoculară a fost înregistrată la 16 mm Hg în fiecare ochi. Biomicroscopia cu lampă cu fante nu a fost remarcabilă. Examinarea fundului dilatat a evidențiat umflarea marcată a capului nervului optic, care sugerează apariția papilemului și a venulelor retiniene retortoase și dilatate (Figura 1A).
Imagini ale fundului ochiului drept (coloana stângă) și a ochiului stâng (coloana dreaptă) la prezentarea acută (A) și la 1 săptămână (B), 6 săptămâni (C) și 18 luni (D) după operație.
Testarea accesorie
O scanare tomografică computerizată (CT) inițială a capului nu a fost remarcabilă. Puncția lombară a demonstrat o presiune ridicată de deschidere de 60 cm H2O. Compoziția lichidului cefalorahidian (LCR) a fost normală. Imagistica prin rezonanță magnetică (RMN) a capului a dezvăluit un spațiu perioptic crescut în jurul ambilor nervi optici, cu aplatizarea sclerei posterioare, sugerând creșterea presiunii intracraniene, dar altfel nu era remarcabilă. Venografia prin rezonanță magnetică (MRV) a fost normală, fără dovezi de tromboză a sinusului dural. Evaluarea câmpului vizual (Humphrey 24-2) a demonstrat pierderea severă și difuză a câmpului vizual bilateral cu păstrarea vederii centrale, cu o abatere medie de -32,0 dB la ochiul drept și -28,6 dB la ochiul stâng (Figura 2A; afișat din cauza câmpurilor grav deprimate).
Rezultatele abaterii totale ale câmpului vizual 24-2 ale lui Humphrey și/sau rezultatul abaterii ochiului drept (coloana dreaptă) și a ochiului stâng (coloana stângă). A, Abaterea totală la prezentarea acută (abaterile de tipar nu sunt prezentate din cauza câmpurilor puternic deprimate). B, abaterea modelului la 6 săptămâni după operație. C, abaterea modelului la 4 luni după operație. D, abaterea modelului la 1 an după operație.
Tratament
La prezentarea inițială la camera de urgență, severitatea pierderii vederii a pacientului a determinat internarea și plasarea pacientului pe metilprednisolonă intravenoasă 1 g zilnic timp de 3 zile, precum și acetazolamidă orală 250 mg de 4 ori pe zi timp de 2 zile. Nu a putut tolera o doză mai mare de acetazolamidă. La momentul consultării neuro-oftalmologice, simptomele ei vizuale nu se amelioraseră și avea o paralizie nervoasă abducensă cu debut nou a ochiului stâng cu diplopie pe privirea laterală stângă.
Având în vedere pierderea vizuală rapid progresivă, în ciuda tratamentului medical maxim tolerat, a fost efectuată urgent o intervenție chirurgicală de șunt lomboperitoneal. Presiunea de deschidere în momentul procedurii nu a fost înregistrată. Toate medicamentele au fost ulterior întrerupte.
La o săptămână după operație, vederea pacientului, diplopia și durerile de cap s-au îmbunătățit. La examinare, ea a avut o acuitate vizuală cel mai bine corectată de 20/25 la ochiul drept și 20/30 la ochiul stâng. Elevii au fost egali și reactivi. Examinarea motilității oculare a arătat rezolvarea paraliziei nervului abducens. Examinarea funduscopică a arătat îmbunătățirea papilemei (Figura 1B), iar evaluarea câmpului vizual a prezentat câmpuri vizuale îmbunătățite bilateral, cu o abatere medie de -24,4 dB la ochiul drept și -18,5 dB la ochiul stâng. Urmărirea postoperatorie la 1, 5, 9, 13 și 18 luni a demonstrat rezolvarea continuă a papilemei și a dilatației și tortuozității venulare retiniene (Figura 1C) cu îmbunătățirea câmpurilor vizuale, cu o abatere medie de -13,8 dB în ochiul drept și −8,4 dB în ochiul stâng (Figura 2D). La urmărirea finală, la 18 luni postoperator, acuitatea vizuală sa stabilizat la 20/25 în fiecare ochi. A existat o paloare ușoară a ambilor nervi optici, sugerând leziuni permanente ale nervilor optici. Testarea câmpului vizual a arătat deficite inferonale persistente bilateral. La examinarea de urmărire, a existat o hiperpigmentare peripapilară ușoară nazală la nivelul nervului optic stâng, dar nu au existat dovezi de neovascularizație coroidiană.
Diagnostic diferentiat
Se presupune că edemul bilateral al capului nervului optic se datorează creșterii presiunii intracraniene (ICP) până când se dovedește contrariul. Alte cauze potențiale ale umflării bilaterale a capului nervului optic includ hipertensiunea malignă, tumoarea intracraniană, hidrocefalia și anomaliile vasculare, cum ar fi tromboza sinusalului dural. Pseudo-papiledema, inclusiv drusenul congenital poate imita, de asemenea, prezentarea hipertensiunii intracraniene idiopatice (IIH). Alte condiții de luat în considerare sunt neuropatia optică ischemică bilaterală anterioară, papilita nervului optic sau alte etiologii infecțioase, inflamatorii sau infiltrative care afectează nervii optici.
Diagnostic și discuții
ICP crescut fără nicio etiologie clinică, de laborator sau identificabilă radiografic a dus la diagnosticarea IIH. Severitatea pierderii vizuale și caracterul rapid progresiv al acestui caz au reflectat forma fulminantă a IIH, ceea ce a determinat diagnosticarea și gestionarea urgentă.
Incidența generală a IIH este de 1-3 la 100.000, dar crește dramatic la 20 la 100.000 în rândul femeilor care sunt obeze sau au suferit modificări recente de greutate.1,2 Fulminant IIH este o formă deosebit de acută și rapid progresivă de IIH, cu o incidență de 2,2% până la 2,9% din toate cazurile noi de IIH
În mod normal, pierderea vederii în IIH este secundară papilemei cronice4; cu toate acestea, pierderea progresivă a vederii este rară și poate indica cauze secundare ale creșterii ICP, cum ar fi un proces meningeal sau tromboza sinusului venos.5,6 Fulminant IIH este o formă acută severă și rapid progresivă de IIH, cu sechele vizuale permanente rezultante.3, 7-13 Este definit ca debutul acut al semnelor și simptomelor hipertensiunii intracraniene; [Friedman DI, Jacobson DM. Hipertensiune intracraniană idiopatică. J Neuro-oftalmol. 2004; 24: 138-45. [PubMed] [Google Scholar]
- Cumpărați Slimming World Prima săptămână Pierdere în greutate Walgreens Dieta de slăbit pentru femeia de 65 de ani
- Femeia de 700 de kilograme începe călătoria de slăbit la 40 de ani
- Raport de caz Pierderea in greutate inexplicabilă la o femeie de 80 de ani
- După ce a slăbit 145 de kilograme, femeia împărtășește 6 secrete pentru o greutate incredibilă; pierderi
- După ce a scăpat 10 mărimi de rochie, o femeie își împărtășește sfaturile pentru o slăbire sănătoasă