Marta Inés Berrio V. 1, Iván Iglesias 2
Rev. Chil Anest Vol. 46 Num. 3 pp. 167-170 | https: //10.25237/revchilanestv46n03.07
PDF | ePub | RIS
Obezitatea este o problemă de sănătate epidemică care arată un număr din ce în ce mai mare în întreaga lume. În Statele Unite, o treime din adulți sunt obezi și 10% din costul sănătății este legat de obezitate. Gestionarea căilor respiratorii, accesul vascular și poziționarea pot fi mai provocatoare. Anestezistii trebuie să fie pregătiți pentru provocările specifice pe care acești pacienți le prezintă în camerele cardiace. Chirurgia cardiacă minim invazivă (MICS) este o alternativă la efectuarea procedurilor chirurgicale cardiace care au fost legate de rata redusă a infecției și de ratele mai mici de transfuzie. Acest raport de caz prezintă managementul anestezic perioperator al unui pacient super obez care suferă o reparație minim invazivă a valvei mitrale.
Obezitatea este o problemă epidemică de sănătate care a crescut în lume. În Statele Unite, o treime dintre pacienții adulți sunt obezi și 10% din costul sănătății este asociat cu obezitatea. Anestezistii trebuie să fie pregătiți pentru retusul particular pe care acești pacienți îl au în pachetele cardiace. Chirurgia cardiacă este minim invazivă și este o alternativă la implementarea procedurilor cardiace cu mai puține infecții și transfuzii. Acest raport descrie perioperatorul de manevră anestezic al unui pacient super obeso pentru o intervenție chirurgicală minim invazivă a valvei mitrale.
Introducere
Obezitatea este o problemă de sănătate epidemică care arată un număr din ce în ce mai mare în întreaga lume. În Statele Unite, o treime din adulți sunt obezi și 10% din costul sănătății este legat de obezitate 1. Gestionarea căilor respiratorii, accesul vascular și poziționarea pot fi mai provocatoare. Anesteziștii trebuie să fie pregătiți pentru provocările specifice pe care acești pacienți le prezintă în camerele cardiace 1. Chirurgia cardiacă minim invazivă (MICS) este o alternativă la efectuarea procedurilor chirurgicale cardiace care au fost legate de rata redusă a infecției și de ratele mai mici de transfuzie. Acest raport de caz prezintă managementul anestezic perioperator al unui pacient super obez supus unei reparații a valvei mitrale MICS.
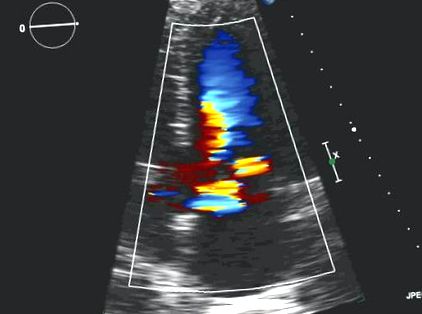
Prezentarea cazului
Discuţie
Managementul perioperator al pacientului super obez trebuie să ia în considerare comorbiditățile, cum ar fi hipertensiunea arterială, boala coronariană, insuficiența cardiacă, diabetul și apneea de somn 2. Acești pacienți sunt mai predispuși la infecții ale plăgilor, suport mai lung al ventilatorului în ICU 2 și aritmii, predominant secundare disfuncției nodului sino-atrial și infiltrarea grasă a sistemului conducător, în special fibrilația atrială 3 .
Pacienții obezi au o capacitate pulmonară reziduală funcțională scăzută, consum crescut de oxigen și risc de atelectazie. O pre-oxigenare adecvată are nevoie de gaz de curgere proaspăt setat la un interval mare cu oxigen pur, mască de față strânsă, evită scurgerile prezentate de punga de rezervor flască și forma de undă anormală de capnografie și ating 90% nivelul de oxigen final 4 în decurs de 5 minute perioada 2. Perioada de apnee sigură (SAP) este timpul până când pacientul atinge o saturație arterială de 88-90% 5. SAP este de 2,5 ori mai scurt la pacienții obezi comparativ cu pacienții cu greutate normală (196 sec vs 595 sec) 5 .
Preoxigenarea se poate face cu o presiune continuă pozitivă a căilor respiratorii (CPAP) de 10 cmH2O și timp de 5 minute 4. Head-up-ul de 25 de grade pentru pacienții cu IMC ≥ 40 kg/m2 îmbunătățește pre-oxigenarea 4. După intubație, o manevră de recrutare care aplică CPAP de 30-40 cmH2O timp de 30-40 secunde 4 cu o presiune expiratorie finală pozitivă ulterioară reduce incidența atelectaziei 2 care la pacienții obezi poate ajunge la 10% din volumul pulmonar total după intubație 4 .
O abordare sistematică este imperativă pentru gestionarea căilor aeriene. Este esențial să aveți echipamentul adecvat pentru poziționare. Poziția în rampă cu tragul urechii nivelat cu sternul facilitează pre-oxigenarea și intubația traheală 3. Obezitatea nu este în sine un predictor al căilor respiratorii dificile, cu toate acestea apneea obstructivă în somn și obezitatea sunt factori de risc pentru ventilația dificilă a măștii de sac 3. Echipamentul pentru căile respiratorii dificile trebuie să fie la îndemână dacă pacientul are predictori pentru laringoscopie dificilă; bronhoscopul flexibil pentru confirmarea poziției tubului pentru izolarea pulmonară este esențial. Se recomandă să aveți un plan de rezervă pentru intubație, în acest caz o lamă mare Glidescope a fost păstrată în cameră pentru gestionarea inițială a căilor respiratorii.
Ventilația de protecție în timpul ventilației cu un singur plămân poate fi o provocare. Se recomandă un TV 6-8 mL/kg IBW (greutate corporală ideală), ventilație controlată de presiune 2, presiune a căilor respiratorii de platou ≤ 30 cmH2O, frecvență respiratorie titrată la normocapnie, PEEP titrat la respectarea dinamică maximă a manevrelor de recrutare și pregătit pentru posibile hipotensiune arterială 6 .
Dozarea medicamentului trebuie să se bazeze, în general, pe greutatea corporală slabă și să fie titrată la efect, mai degrabă decât pe doza totală 3. Doza de propofol pentru inducție, fentanil și rocuronium trebuie să se bazeze pe greutatea corporală slabă 3. Managementul anestezic pentru MR necesită evitarea bradicardiei, păstrarea contractilității cardiace, evitarea creșterii rezistenței vasculare sistemice și pulmonare 8 .
Personalul din sala de operații trebuie instruit pentru a asigura poziția corectă a pacientului 2. Este necesar să se rostogolească pentru a glisa pacientul în partea stângă pentru mini-toracotomia anterioară dreaptă și o curea de siguranță. Spumele moi sau gelurile trebuie să fie disponibile într-un mod suficient pentru a proteja punctele de compresie 2. Incidența compresiei nervilor sciatici și ulnari este mai mare la pacienții obezi 2 .
Pentru chirurgia cardiacă minim invazivă, tampoanele externe pentru stimulare/defibrilare sunt plasate înainte de inducție, trebuie să se acorde o atenție specială pentru a menține tampoanele în afara accesului chirurgical. Ecocardiografia transesofagiană (TEE) este obligatorie. TEE ghidează canulația venei femurale confirmând localizarea firului în vena cavă superioară 7. În instituția noastră este standard să amplasăm o canulă de drenaj venos suplimentară prin vena jugulară internă dreaptă 8; se administrează heparină intravenoasă (5.000 UI) pentru a asigura ACT> 200 înainte de introducerea acestei canule 7.8 .
Monitoare suplimentare din sala de operație, conectate la toracoscop, permit tuturor membrilor să vadă valva mitrală atunci când chirurgul o explorează și confirmă constatările ITEE 7 .
Înțărcarea din bypass necesită ventilație atât a plămânilor, cât și manevre de recrutare (destinate atât aerului inimii, cât și extinderea plămânului prăbușit) fără presiune pozitivă excesivă. Evaluarea reparării valvei mitrale, a funcției biventriculare și a funcției valvei aortice este critică după CPB; detectarea de noi anomalii ale mișcării peretelui regional de către ITEE poate fi legată de aerul din artera coronară dreaptă. Ocazional, se pot produce leziuni ale arterei circumflexe datorită localizării sale aproape de inelul valvei mitrale 8. Valva aortică este, de asemenea, aproape de prospectul anterior al valvei mitrale și funcția sa se poate modifica după CPB 8. Este necesară paralizia și sedarea adecvate pentru a trece la un tub cu un singur lumen înainte de a transfera pacientul la ICU 8. Este important să ne amintim că schimbările căilor respiratorii pot avea loc în timpul cazului din cauza poziționării (Trendelemburg), conștientizarea acestui lucru înseamnă că schimbul de tuburi endotraheale trebuie să fie foarte atent, schimbătoarele de tuburi și dispozitivele alternative ale căilor respiratorii sunt foarte recomandate pentru a evita pierderea căilor respiratorii control la acest pas.
Pe scurt, obezitatea este o epidemie globală, iar sălile de operații cardiace vor avea o frecvență crescută a acestor pacienți cu comorbiditățile asociate acestora. Este necesar să se ofere un standard adecvat de îngrijire pacienților obezi pentru a reduce complicațiile perioperatorii. Am subliniat managementul anestezic perioperator al unui pacient super obez care a suferit o reparație mitrală minim invazivă de succes.
Referințe
1. Minhaj MM, Zvara DA, Nayyar P, Maslow A. Caz 1-2007 pacient obez morbid supus unei intervenții chirurgicale cardiace. J Cardiothorac Vasc Anesth. 2007 februarie; 21 (1): 133-43. https://doi.org/10.1053/j.jvca.2006.04.018 PMID: 17289497
2. Bein B, Scholz J. Anestezie pentru adulți supuși unei intervenții chirurgicale non-bariatrice. Best Practice Res Clin Anaesthesiol. 2011 mar; 25 (1): 37-51. https://doi.org/10.1016/j.bpa.2010.11.003 PMID: 21516912
3. Asociația Anestezistilor din Marea Britanie și Irlanda. Management peri-operator al pacientului obez morbid. http://www.aagbi.org/publications/guidelines/docs/Obesity07.pdf
4. De Jong A, Futier E, Millot A, Coisel Y, Jung B, Chanques G și colab. Cum se preoxigenează în sala de operație: subiecți sănătoși și situații „la risc”. Ann Fr Anesth Reanim. 2014 iul-aug; 33 (7-8): 457-61. https://doi.org/10.1016/j.annfar.2014.08.001 PMID: 25168301
5. Berthoud MC, Peacock JE, Reilly CS. Eficacitatea preoxigenării la pacienții cu obezitate morbidă. Fr J Anaesth. 1991 oct; 67 (4): 464-6. https://doi.org/10.1093/bja/67.4.464 PMID: 1931404
6. Fernández-Bustamante A, Hashimoto S, Serpa Neto A, Moine P, Vidal Melo MF, Repine JE. Ventilație de protecție pulmonară perioperatorie la pacienții obezi. Anesteziol BMC. 2015 mai; 15 (1): 56. https://doi.org/10.1186/s12871-015-0032-x PMID: 25907273
7. Malik V, Jha AK, Kapoor PM. Provocări anestezice în chirurgia cardiacă minim invazivă: ne deplasăm într-o direcție corectă? Ann Card Anaesth. 2016 iul-sept; 19 (3): 489–97. https://doi.org/10.4103/0971-9784.185539 PMID: 27397454
8. Vernick WJ, Woo JY. Considerații anestezice în timpul intervenției chirurgicale a valvei mitrale minim invazive Semin Cardiothorac Vasc Anesth. 2012 mar; 16 (1): 11-24. https://doi.org/10.1177/1089253211434591 PMID: 22361820
Republica
- Management perioperator pentru chirurgia gastrointestinală după instituirea intervențiilor inițiate de
- Oportunități de obezitate și durere cronică pentru o mai bună îngrijire a pacientului Managementul durerii
- Obezitatea și managementul endocrin al pacientului cu distrofie musculară Duchenne - PubMed
- Managementul perioperator al hiperglicemiei la pacienții cu diabet zaharat obez Baruah MP, Ranabir S - J Med
- Studiul pune în eroare scara IMC defectă care etichetează jucătorii Super Bowl ca fiind obezi - New York Daily News