Sănătatea mintală și sănătatea fizică sunt fundamental legate. Persoanele care trăiesc cu o boală mintală gravă prezintă un risc mai mare de a experimenta o gamă largă de afecțiuni fizice cronice. În schimb, persoanele care trăiesc cu afecțiuni cronice de sănătate fizică suferă de depresie și anxietate de două ori față de populația generală. (Decembrie 2008)
Introducere
Sănătatea mintală și sănătatea fizică sunt fundamental legate. Persoanele care trăiesc cu o boală mintală gravă prezintă un risc mai mare de a experimenta o gamă largă de afecțiuni fizice cronice. În schimb, persoanele care trăiesc cu afecțiuni cronice de sănătate fizică experimentează depresie și anxietate de două ori față de populația generală. Condițiile fizice și mentale coexistente pot diminua calitatea vieții și pot duce la o durată mai lungă a bolii și la rezultate mai slabe pentru sănătate. 1 Această situație generează, de asemenea, costuri economice pentru societate din cauza pierderii productivității muncii și a utilizării sporite a serviciilor de sănătate.
Înțelegerea legăturilor dintre minte și corp este primul pas în dezvoltarea strategiilor de reducere a incidenței condițiilor coexistente și de sprijinire a celor care trăiesc deja cu boli mintale și condiții fizice cronice.
De ce coexistă bolile mentale și condițiile fizice cronice?
Atât mintea, cât și corpul sunt afectate de modificări ale proceselor fiziologice și emoționale, precum și de factori sociali, cum ar fi veniturile și locuința. Aceste trei căi de biologie, experiența bolii și factorii determinanți sociali ai sănătății pot crește probabilitatea ca cineva care trăiește cu o boală mintală sau o afecțiune fizică cronică să dezvolte o afecțiune coexistentă.
Persoanele care trăiesc cu boli mintale experimentează o serie de simptome fizice care rezultă atât din boala în sine, cât și ca o consecință a tratamentului. Bolile mintale pot modifica echilibrele hormonale și ciclurile de somn, în timp ce multe medicamente psihiatrice au efecte secundare, de la creșterea în greutate până la ritmurile neregulate ale inimii. 2,3 Aceste simptome creează o vulnerabilitate crescută la o serie de condiții fizice.
Mai mult, modul în care oamenii își experimentează bolile mintale poate crește susceptibilitatea lor la dezvoltarea unei sănătăți fizice slabe. Bolile mintale pot avea un impact asupra funcției sociale și cognitive și pot reduce nivelurile de energie, ceea ce poate avea un impact negativ asupra adoptării unor comportamente sănătoase. Este posibil ca oamenii să nu aibă motivație pentru a-și îngriji sănătatea. Sau pot adopta obiceiuri nesănătoase de a mânca și dormi, de a fuma sau de a abuza de substanțe, ca o consecință sau răspuns la simptomele lor, contribuind la rezultate mai slabe pentru sănătate.
Statistici și fapte
- Canadienii care raportează simptome de depresie raportează, de asemenea, că se confruntă cu trei ori mai multe stări fizice cronice decât populația generală. Institutul canadian pentru informații despre sănătate, 2008
- Canadienii cu afecțiuni fizice cronice au de două ori probabilitatea de a experimenta și o tulburare de dispoziție sau anxietate în comparație cu cei fără o afecțiune fizică cronică. Guvernul Canadei, 2006
- Unul din doi canadieni cu depresie majoră și o condiție fizică cronică coexistentă raportează limitări în activitățile lor de zi cu zi. S. Patten, 1999
Persoanele care trăiesc cu boli psihice se confruntă adesea cu rate mai ridicate de sărăcie, șomaj, lipsă de locuințe stabile și izolare socială. Acești factori sociali cresc vulnerabilitatea dezvoltării condițiilor fizice cronice. De exemplu, persoanele care nu își pot permite opțiuni alimentare mai sănătoase au adesea deficiențe nutriționale. Alimentația deficitară este un factor de risc semnificativ pentru dezvoltarea bolilor de inimă și a diabetului. În mod similar, este mai dificil să fii activ fizic atunci când trăiești într-un cartier nesigur sau nesănătos.
Unele afecțiuni fizice cronice pot provoca niveluri ridicate de zahăr din sânge și pot perturba circulația sângelui, ceea ce poate afecta funcția creierului. 4 Persoanele care trăiesc cu afecțiuni fizice cronice suferă adesea de stres emoțional și durere cronică, care sunt ambele asociate cu dezvoltarea depresiei și anxietății. Experiențele cu dizabilități pot provoca, de asemenea, suferință și pot izola oamenii de sprijinul social. Există unele dovezi că cu cât starea fizică cronică este mai simptomatică, cu atât este mai probabil ca o persoană să aibă probleme de sănătate mintală. 5 Astfel, nu este surprinzător faptul că persoanele cu afecțiuni fizice cronice adesea se raportează la o stare de sănătate mintală slabă. 6
Bolile psihice și fizice au, de asemenea, multe simptome, cum ar fi pofta de alimente și scăderea nivelului de energie, care pot crește consumul de alimente, scad activitatea fizică și pot contribui la creșterea în greutate. Acești factori cresc riscul de a dezvolta condiții fizice cronice și pot avea, de asemenea, un impact negativ asupra bunăstării mentale a unui individ.
Determinanții sociali ai sănătății pot avea, de asemenea, un impact asupra bunăstării mentale a unei persoane. Persoanele care trăiesc în sărăcie cu condiții fizice cronice sunt expuse riscului de a dezvolta probleme de sănătate mintală și pot întâmpina bariere în calea accesului la îngrijirea sănătății mintale, contribuind la agravarea problemelor de sănătate mintală. Insecuritatea locuințelor poate fi deosebit de stresantă și poate duce la o sănătate mintală și fizică mai slabă.
Boli psihice comune comune și condiții fizice cronice
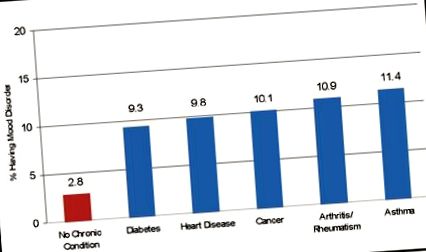
Persoanele care trăiesc cu cele mai frecvente condiții fizice cronice din Ontario se confruntă, de asemenea, cu o sănătate mintală mai slabă decât populația generală. Figura 1 ilustrează ratele crescute ale tulburărilor de dispoziție la ontarieni cu diabet, boli de inimă, cancer, artrită și astm.
Persoanele cu boli psihice grave se confruntă cu un risc mai mare de a dezvolta o serie de afecțiuni fizice cronice în comparație cu populația generală, afectând aproape fiecare sistem biologic din organism. 7 Tabelul 1 rezumă riscul ca persoanele cu o boală mintală să dezvolte diferite condiții fizice cronice. Ratele mai mari de diabet, boli de inimă și afecțiuni respiratorii la persoanele cu boli mintale grave au fost bine stabilite de cercetare; legăturile cu cancerul sunt încă în curs de dezvoltare și constatările preliminare variază în funcție de tipul de cancer.
Diabet
Ratele de diabet sunt semnificativ crescute în rândul persoanelor cu boli mintale. 8 Atât depresia, cât și schizofrenia sunt factori de risc pentru dezvoltarea diabetului de tip 2, datorită impactului lor asupra rezistenței organismului la insulină. 9.10 Persoanele cu boli mintale experimentează, de asemenea, mulți dintre ceilalți factori de risc pentru diabet, cum ar fi obezitatea și nivelurile ridicate de colesterol. S-a demonstrat că medicamentele antipsihotice au un impact semnificativ asupra creșterii în greutate; ratele obezității sunt de până la 3,5 ori mai mari la persoanele cu boli mintale grave în comparație cu populația generală. 11
Dimpotrivă, persoanele cu diabet au aproape de două ori rata bolilor psihice diagnosticate decât cele fără diabet. Patruzeci la sută dintre persoanele cu diabet zaharat 12 prezintă, de asemenea, simptome crescute de anxietate. 13 Persoanele care suferă de diabet experimentează adesea un stres emoțional semnificativ care poate afecta negativ sănătatea mintală a unui individ. Impactul biologic al nivelului ridicat de zahăr din sânge este, de asemenea, asociat cu dezvoltarea depresiei la persoanele cu diabet. Lăsat netratat, diabetul coexistent, sănătatea mintală slabă și bolile mentale pot împiedica practicile de auto-îngrijire și pot crește nivelul zahărului din sânge, contribuind la agravarea sănătății mintale și fizice.
Boli de inimă și accident vascular cerebral
Persoanele cu boli mintale grave se confruntă adesea cu tensiune arterială crescută și niveluri ridicate de hormoni ai stresului și adrenalină care cresc ritmul cardiac. Medicația antipsihotică a fost, de asemenea, legată de dezvoltarea unui ritm cardiac anormal. Aceste modificări fizice interferează cu funcția cardiovasculară și cresc semnificativ riscul de a dezvolta boli de inimă în rândul persoanelor cu boli mintale. 14 În mod similar, persoanele cu boli mintale grave se confruntă, de asemenea, cu rate mai mari ale multor alți factori de risc pentru bolile de inimă, cum ar fi o nutriție deficitară, lipsa accesului la screening-uri preventive de sănătate și obezitate. În Canada, femeile cu depresie au 80% mai multe șanse de a suferi boli de inimă decât femeile fără depresie. 15 Acest lucru este atribuit atât factorilor biologici, cât și celor sociali. În mod similar, persoanele cu boli mintale au o probabilitate de până la trei ori mai mare de a avea un accident vascular cerebral. 16
În schimb, există rate semnificativ crescute de depresie în rândul persoanelor cu boli de inimă. Este de trei ori mai probabil ca o persoană cu boli de inimă să experimenteze depresie în comparație cu persoanele care nu au probleme cardiace. Depresia apare adesea și în urma unui accident vascular cerebral. 18
Boli cardiace și psihice coexistente contribuie la starea de sănătate mai proastă și la rate mai ridicate de utilizare a îngrijirilor medicale. 19 În mod similar, s-a demonstrat că suferința psihologică încetinește reabilitarea după accident vascular cerebral și crește riscul de deces legat de accident vascular cerebral. 20
Figura 1. Comparația ratelor tulburărilor de dispoziție la ontarieni cu și fără afecțiuni fizice cronice
Sursa: T. Gadalla, „Asociația tulburărilor comorbide ale dispoziției și bolilor cronice cu dizabilități și calității vieții din Ontario, Canada”, Boli cronice din Canada 28, nr. 4 (2008): 148-154
Tabelul 1. Riscul persoanelor cu boli mintale care dezvoltă condiții fizice cronice specificate
Afecțiuni respiratorii
Persoanele cu boli psihice grave au o probabilitate crescută semnificativ de a dezvolta o serie de afecțiuni respiratorii cronice, inclusiv boli pulmonare obstructive cronice (BPOC), bronșită cronică și astm bronșic. Persoanele cu boli mintale au rate ridicate de fumat, datorate în parte acceptabilității istorice a fumatului în instituțiile psihiatrice, impactului nicotinei asupra controlului simptomelor și aspectelor sociale pozitive ale fumatului. Factori sociali precum sărăcia, locuința instabilă, șomajul și excluziunea socială pot avea, de asemenea, un impact atât asupra ratei fumatului, cât și asupra dezvoltării afecțiunilor respiratorii, dar au fost puține cercetări pe această temă în rândul persoanelor cu boli mintale grave.
Persoanele care trăiesc cu boli respiratorii cronice experimentează rate semnificativ crescute de anxietate și depresie. Aproape trei din patru persoane cu BPOC severă suferă, de asemenea, de anxietate și/sau depresie.23 O problemă de sănătate mintală coexistentă poate duce la practici slabe de auto-îngrijire, care pot crește simptomele BPOC și pot contribui la creșterea internărilor în spitale, a asistenței medicale costuri și o calitate a vieții redusă. Persoanele care suferă de atacuri de astm au în mod similar o probabilitate mai mare de a experimenta tulburări de anxietate și panică.24 Se crede că acest lucru este legat de posibilitatea de a pune în pericol viața unui atac de astm sever. În plus, s-a demonstrat că unele medicamente împotriva astmului modifică starea de spirit.
Racii
Cercetarea care leagă bolile mintale de cancer a dat rezultate mixte. Cercetări recente au constatat rate semnificativ mai mari de cancer în rândul persoanelor cu schizofrenie decât se aștepta.25 Persoanele cu schizofrenie au descoperit, în unele studii, că au aproximativ dublul riscului de a dezvolta cancer de vezică biliară și intestin, care poate fi legat de diete bogate în grăsimi.26, 27 Rezultatele sunt neconcludente pentru cancerele respiratorii. Multe studii au constatat rate scăzute de cancer respirator în rândul persoanelor cu boli mintale grave; s-a sugerat că acest risc mai scăzut ar putea fi legat de instituționalizarea din trecut care ar fi putut proteja oamenii de riscurile de mediu.28 Un studiu contradictoriu a descoperit recent riscul de a dezvolta cancer de plămâni și faringe și sugerează că acest lucru ar putea fi legat de rate crescute de fumat.29
Persoanele care suferă de cancer se confruntă cu un risc mai mare de a dezvolta depresie, datorată parțial nivelurilor ridicate de stres, supărării emoționale și modificărilor imaginii corpului. De exemplu, femeile în vârstă cu cancer de sân și diagnosticul de depresie au fost semnificativ mai puțin susceptibile de a primi un tratament optim
Artrită
Cercetările au constatat în mod constant o rată mai mică de artrită la persoanele cu boli psihice grave decât populația generală. S-a sugerat anterior că schizofrenia poate reduce riscul apariției artritei datorită geneticii, efectelor secundare antiinflamatorii ale medicamentelor antipsihotice și stilurilor de viață mai sedentare legate de instituționalizare și boală. Cu toate acestea, s-a susținut că ratele de artrită pot fi de fapt subraportate la persoanele cu boli mintale grave din cauza unei probabilități reduse de raportare a durerii.32 Un studiu recent al datelor privind asigurările de sănătate din Statele Unite susține această teorie; studiul a constatat șanse semnificativ mai mari de a dezvolta artrită la persoanele cu schizofrenie decât populația generală.33
Prin comparație, persoanele cu artrită prezintă un risc semnificativ crescut de a dezvolta tulburări de dispoziție și anxietate.
Abordarea accesului la asistența medicală
Persoanele cu boli mintale grave se confruntă cu multe bariere în calea accesului la asistența medicală primară. Aceste bariere sunt complexe și variază de la impactul sărăciei asupra capacității de a-și permite transportul pentru întâlniri medicale până la barierele sistemice legate de modul în care asistența medicală primară este oferită în prezent în Ontario. De exemplu, persoanele cu boli mintale care locuiesc în locuințe precare pot să nu aibă un card OHIP din cauza lipsei unei adrese permanente sau a unui loc sigur pentru depozitarea identificării. Unii medici pot fi, de asemenea, reticenți în abordarea de noi pacienți cu nevoi complexe sau diagnostice psihiatrice, din cauza timpilor scurți de programare sau a lipsei de sprijin din partea specialiștilor în sănătate mintală35. boli psihice.36
Stigmatul asociat bolilor mintale continuă să fie, de asemenea, o barieră în calea diagnosticării și tratamentului afecțiunilor fizice cronice la persoanele cu boli mintale. Stigma acționează ca o barieră în mai multe moduri. Poate preveni direct accesul oamenilor la servicii de îngrijire a sănătății, iar experiențele negative din trecut pot împiedica oamenii să caute îngrijiri de sănătate din teama discriminării. Mai mult, stigmatul poate duce la o diagnosticare greșită a afecțiunilor fizice, bazate psihologic. Această „umbrire diagnostic” apare frecvent și poate duce la simptome fizice grave fie ignorate, fie minimizate.37 Consumatorii au susținut că, chiar dacă simptomele fizice, cum ar fi durerea, sunt manifestări ale suferinței psihologice, oamenii ar trebui totuși tratați pentru plângerile lor fizice38.
Persoanele cu boli mintale grave care au acces la asistența medicală primară sunt mai puțin susceptibile de a primi controale de sănătate preventive. De asemenea, aceștia au acces redus la îngrijirea de specialitate și rate mai mici de tratamente chirurgicale după diagnosticul unei afecțiuni fizice cronice
Sănătatea mintală a persoanelor cu afecțiuni fizice cronice este, de asemenea, frecvent trecută cu vederea. Eclipsarea diagnosticului poate masca plângerile psihiatrice, în special pentru dezvoltarea bolilor mintale ușoare până la moderate. Duratele scurte de întâlnire nu sunt adesea suficiente pentru a discuta despre sănătatea mentală sau emoțională a persoanelor cu nevoi cronice complexe de sănătate40.
Există mai multe inițiative în Ontario care pot ajuta la reducerea barierelor din calea îngrijirii sănătății. Cadrul de prevenire și gestionare a bolilor cronice implementat în Ontario are potențialul de a aborda importanța îngrijirii sănătății emoționale și mentale pentru persoanele care trăiesc cu o afecțiune cronică. Inițiativele colaborative de îngrijire a sănătății mintale, cum ar fi abordările de îngrijire comună, leagă medicii de familie de specialiști în sănătate mintală și psihiatri pentru a oferi sprijin furnizorilor de asistență medicală primară care deservesc persoanele cu boli mintale și sănătate mintală precară.
Unele agenții comunitare de sănătate mintală au stabilit programe de asistență medicală primară pentru a se asigura că clienții lor cu boli mintale grave primesc asistență medicală preventivă și asistență în gestionarea condițiilor fizice cronice coexistente.
Cu toate acestea, aceste inițiative nu au în prezent suficientă infrastructură, stimulente și impuls. De exemplu, doar jumătate dintre medicii din Ontario au raportat că coordonează, colaborează sau integrează asistența medicală pe care o oferă psihiatrilor, asistenților medicali de sănătate mintală, consilierilor sau asistenților sociali.41 Această rată se poate îmbunătăți pe măsură ce echipele de sănătate familială încep să ofere asistență colaborativă cu -medicieni specialiști în sănătate mintală ca parte a reformei din Ontario a asistenței medicale primare.
Activitati curente
CMHA Ontario activează în sprijinirea oamenilor pentru a-și promova sănătatea mentală și fizică. Facem acest lucru pledând pentru un acces sporit la asistența medicală primară, precum și pentru locuințe mai accesibile, venituri și sprijin pentru ocuparea forței de muncă și pentru politici publice sănătoase care se adresează factorilor determinanți generali ai sănătății.
Am publicat două lucrări, „Care este potrivirea dintre sănătatea mintală, boala mintală și abordarea Ontario în prevenirea și gestionarea bolilor cronice?” și „Recomandări pentru prevenirea și gestionarea condițiilor fizice cronice coexistente și a bolilor mentale”, care ridică probleme și oferă recomandări pentru a îmbunătăți prevenirea și gestionarea bolilor mentale și a condițiilor fizice cronice coexistente. Recomandările abordează prevenirea și gestionarea problemelor de sănătate mintală la persoanele cu afecțiuni fizice cronice, precum și prevenirea și gestionarea afecțiunilor fizice cronice la persoanele cu boli mentale grave.
De asemenea, am lansat inițiativa Minding Our Bodies în parteneriat cu YMCA Ontario și Facultatea de Sănătate a Universității York, cu sprijin din partea Ministerului Ontario pentru Promovarea Sănătății prin Fondul Comunități în Acțiune, conceput pentru a crește capacitatea sistemului comunitar de sănătate mintală din Ontario să promoveze viața activă și să creeze noi oportunități de activitate fizică pentru persoanele cu boli mintale grave.
- Alimentele de mâncat pentru o sănătate mintală mai bună Vestnik Kavkaza
- Problemele de sănătate asociate cu condițiile precare de locuințe și locuințe, alimentarea cu apă necorespunzătoare,
- Ce condiții de sănătate sunt cauzate de obezitate
- Beneficiile unei „diete cu informații scăzute” pentru persoanele cu probleme de sănătate mintală MMHC
- Ești ceea ce vezi de ce o dietă vizuală este crucială pentru sănătatea ta mentală The National