Kolitha Sanjaya Goonetilleke, Ajith Kumar Siriwardena
Unitatea hepatobiliară, Departamentul de Chirurgie, Manchester Royal Infirmary. Manchester, Regatul Unit
* Autor corespondent: Ajith K Siriwardena
Departamentul de Chirurgie
Manchester Royal Infirmary
Oxford Road
Manchester M13 9WL
Regatul Unit
Telefon +44-0161.276.4250
Fax +44-0161.276.4530
E-mail [e-mail protejat]
Primit: 19 iulie 2005 Admis: 05 octombrie 2005
Abstract
Cuvinte cheie
Nutriție; Neoplasme pancreatice; Pancreaticoduodenectomie
INTRODUCERE
În practica chirurgicală gastrointestinală actuală, suportul nutrițional peri-operator este un standard de îngrijire acceptat pe scară largă [1, 2, 3, 4]. La pacienții postoperatori, pe lângă faptul că oferă suport caloric într-un moment de activitate catabolică intensă, suplimentarea nutrițională poate reduce translocația intestinală [5] și complicațiile infecțioase [5, 6]. Punctul de vedere al consensului din mai multe studii randomizate, meta-analize și declarații de consens favorizează suportul nutrițional perioperator [7].
Deși o mare parte din aceste dovezi se traduce prin toate procedurile chirurgicale gastro-intestinale, chirurgia pancreatică și, în special, pancreaticoduodenectomia pot fi considerate în mod logic ca o categorie discretă. Pancreaticoduodenectomia are ca rezultat pierderea activității stimulatorului cardiac gastric datorită îndepărtării celulelor interstițiale ale Cajal [8] și acest lucru împreună cu consecințele fiziologice ale rezecției pancreatice parțiale și a diversiunii biliare și pancreatice duc la o incidență ridicată a stazei gastrice postoperatorii. Dovezi recente sugerează că suportul nutrițional enteral postoperator de rutină după pancreaticoduodenectomie poate duce la o incidență crescută a stazei gastrice postoperatorii [9]. Mai mult, momentul optim de livrare a hranei este neclar: dacă suplimentarea nutrițională trebuie administrată după operație sau ar trebui să acopere întreaga perioadă peri-operatorie?
Deoarece studiile individuale care examinează suplimentarea nutrițională la pacienții supuși pancreaticoduodenectomiei sunt relativ mici, este dificil de formulat o politică de management coerentă bazată pe rapoarte izolate, în timp ce variația largă a protocoalelor între studii face imposibilă metaanaliza formală.
În aceste setări, o revizuire sistematică a dovezilor publicate poate fi o resursă valoroasă în identificarea temelor coerente între studii și zone de conflict. În plus, informațiile obținute pot completa datele existente pentru a ajuta la ghidarea bazei de dovezi pentru managementul pacienților supuși pancreaticoduodenectomiei.
Metode
Strategia de căutare a literaturii
Rezultatele studiului
Având în vedere diferența mare dintre protocoalele de studiu, definirea punctelor finale și a rezultatelor studiului, meta-analiza formală a datelor grupate nu este fezabilă. În schimb, au fost colectate date cu privire la proiectarea studiilor cu atenție specifică la protocoalele utilizate în brațele de randomizare, datele nutriționale de bază (procentul din greutatea corporală normală pierdută înainte de operație), albumina pre-operatorie, prezența icterului preoperator, durata de sprijin nutrițional, morbiditate, mortalitate și internare în spital.
REZULTATE
Profilurile de studiu ale studiilor de sprijin nutrițional peri-operator la pacienții supuși rezecției pancreatice pentru suspiciune de malignitate
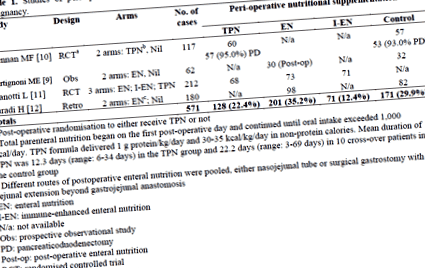
Proiectele studiului celor patru studii de suport nutrițional perioperator la pacienții supuși rezecției pancreatice sunt prezentate în tabelul 1. Au existat două studii randomizate. A existat o mare diferență în protocoalele de studiu, cu un total de 571 de pacienți evaluați. Dintre aceștia, 128 (22,4%) au primit nutriție parenterală totală (TPN), 201 (35,2%) enterală, 71 (12,4%) nutriție enterală îmbunătățită imunitar și 171 (29,9%) martori nu au avut suport nutrițional postoperator inițial.
Parametri nutriționali
Datele procentuale privind pierderea în greutate (greutatea preoperatorie imediată comparativ cu greutatea stabilă a preilozității) au fost disponibile pentru trei din cele patru studiimasa 2). Datele arată profiluri similare de pierdere în greutate în cadrul studiilor și între grupurile din cadrul studiilor.
Datele privind nivelurile pre-operatorii de albumină au fost disponibile în trei studii (Tabelul 3). Datele privind prezența absenței icterului preoperator au fost disponibile în două. Niciun studiu nu a furnizat informații cu privire la existența unor politici de descompresie preoperatorie de rutină pentru icterul obstructiv malign în funcțiune.
Durata sprijinului nutrițional în studiile la pacienții cu rezecție a cancerului pancreatic
Datele privind durata suportului nutrițional peri-operator au fost disponibile în trei studii (Tabelul 4). În studiul lui Baradi, nutriția enterală a fost furnizată după externarea din spital pentru 21 din 98 de pacienți hrăniți cu jejunostomie [8].
Morbiditate, mortalitate, spitalizare
Nu a existat uniformitate în terminologia utilizată pentru a descrie complicațiile postoperatorii și s-a utilizat morbiditatea postoperatorie generală definită de fiecare set individual de autori. Toate cele patru studii oferă date despre complicațiile postoperatorii (Tabelul 5). Studiul lui Martignoni relevă o rată semnificativ mai mare de golire gastrică întârziată la pacienții cărora li se administrează nutriție enterală postoperatorie, comparativ cu controalele susținute non-nutrițional.
Toate cele patru studii oferă date despre mortalitatea peri-operatorie (Tabelul 6) și durata șederii în spital (Tabelul 7). TPN este asociat cu o mortalitate mai mare și o ședere mai lungă în spital, comparativ cu lipsa TPN sau nutriție enterală.
Studii privind sprijinul nutrițional perioperator la pacienții supuși rezecției cancerelor gastrointestinale, inclusiv tumorile pancreatice
Cele 5 studii pe care le-am găsit sunt enumerate în Tabelul 8; toate sunt studii randomizate de suport nutrițional la pacienții supuși rezecției cancerului gastro-intestinal. Dintre cei 671 de pacienți randomizați, 217 (32,3%) au suferit rezecția cancerului pancreatic. Niciunul dintre aceste studii nu oferă date privind rezultatele clasificate în funcție de tipul procedurii operatorii.
Ciclic vs. Nutriție enterică neciclică
Ultimul studiu este un studiu controlat randomizat de către grupul Obertop și Gouma [18]. Acest studiu a comparat nutriția enterală postoperatorie continuă administrată printr-o jejunostomie cu cateter ac la 30 de pacienți supuși pancreaticoduodenectomiei la nutriția enterală postoperatorie ciclică la 27 de pacienți cu pancreaticoduodenectomie în care hrana postoperatorie a fost livrată timp de 18 ore cu o fereastră de 6 ore fără hrănire de la miezul nopții la 06:00 Nu a existat nicio diferență semnificativă în numărul de zile de intubație nazogastrică (P = 0,82), dar numărul mediu de zile până la reluarea dietei normale a fost semnificativ mai mic (P = 0,04) mai mic la pacienții cărora li s-a administrat nutriție enterală ciclică decât în grupul continuu (12,2 vs. 15.7). Nivelurile de colecistokinină au fost mai scăzute la pacienții care au primit sprijin nutrițional ciclic: la pacienții ciclici, nivelurile plasmatice de colecistokinină în jeun au fost de 1,7 ± 0,3 pmol/L și după începerea nutriției enterale au crescut semnificativ la acești pacienți (P = 0,02). La pacienții continui, nivelurile de colecistokinină nu s-au modificat în timpul testării (P = 0,99).
DISCUŢIE
Această revizuire sistematică a examinat studii privind suportul nutrițional peri-operator la pacienții supuși pancreaticoduodenectomiei. Problema centrală în interpretarea constatărilor este dacă datele se adaugă substanțial la rezultatele studiilor individuale privite izolat. Analiza formală colectată este irealizabilă și probabil să inducă în eroare, având în vedere diferența mare dintre protocoalele de studiu, setările de asistență medicală și perioadele de timp ale studiului din aceste rapoarte. Cu toate acestea, o analiză atentă a studiilor produce rezultate de interes. Cele patru studii efectuate la pacienții supuși pancreaticoduodenectomiei arată că, în toate rapoartele, proporția pierderii în greutate pre-operatorie a fost similară. Având în vedere că toți acești pacienți au fost supuși aceleiași proceduri operatorii, această constatare oferă un sentiment că grupurile de pacienți nu au fost foarte diferite în ceea ce privește starea lor nutrițională pre-operatorie. Rezultate similare sunt obținute dintr-o comparație a nivelurilor pre-operatorii de albumină și o analiză a numărului de pacienți cu icter.
Studiul lui Brennan, deși relativ mic, poate fi considerat ca oferind dovezi definitive că nutriția parenterală postoperatorie de rutină nu este asociată cu nicio îmbunătățire a rezultatului la această populație [10].
În contextul nutriției enterale, studiul lui Martignoni și colab. raportează o necesitate mai prelungită de intubație nazogastrică la pacienții cărora li se administrează hrănire jejunală postoperatorie în comparație cu martorii care nu primesc hrană enterală (15,1 zile față de 3,4 zile;
- Simptome și criterii de diagnostic ale Megacolonului dobândit - o revizuire sistematică a literaturii
- Revizuirea sistematică a impactului afirmațiilor nutriționale legate de conținutul de grăsimi, zahăr și energie asupra
- Relația de evaluare nutrițională și indicele de severitate a pneumoniei la pacienții vârstnici cu
- Influența sănătății somnului asupra aportului alimentar o revizuire sistematică și metaanaliza
- Revizuirea sistematică a efectelor gastrointestinale ale A1 în comparație cu A2 β-cazeina - PubMed