Cuprins
- 1. Introducere
- 2 Definiție/Descriere
- 3 Anatomie relevantă clinic
- 4 Epidemiologie/Etiologie
- 5 Caracteristici/Prezentare clinică
- 6 Diagnostic diferențial
- 7 Proceduri de diagnosticare
- 8 Măsuri de rezultat
- 9 Examinare
- 9.1 Teste de kinestezie cervicocefalică
- 10 Management medical
- 10.1 Medicație
- 10.2 Chirurgie
- 11 Managementul terapiei fizice [10]
- 12 Linia de fund clinică
- 13 Referințe
Introducere
Sindromul cervicocefalic (CSC) include durerea și rigiditatea coloanei vertebrale cervicale superioare cu cefalee asociată. Sindromul prezintă frecvent simptome de amețeli și adesea tulburări vizuale (de exemplu, nistagmus) sau auditive (de exemplu, tinitus) [1] .
Acest termen este învechit și nu este utilizat în mod obișnuit în practica clinică, deși poate fi folosit încă în unele părți ale lumii.
Definiție/Descriere
Aceste simptome pot fi legate de insuficiența vertebrobazilară în cazul în care interferența cu fluxul de sânge în artera vertebrală apare atunci când gâtul este înclinat într-o parte, rotit sau extins.
Anatomie relevantă clinic
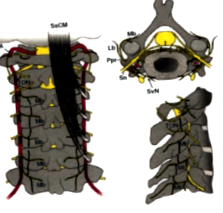
Complexul cervical superior este format din atlanto-occipital (articulația C0-C1), atlanto-axial (1articulat-C2) și aspectul superior al C2.
Arterele vertebrale încep în rădăcina gâtului. De obicei, artera stângă este mai mare decât dreapta. Părțile cervicale ale arterelor vertebrale urcă prin foramina transversală a primelor șase vertebre cervicale. Dura și arahnoidul sunt perforate de părțile atlantice ale arterelor vertebrale care trec prin foramen magnum. La marginea caudală a pons, artera bazilară se formează din arterele intracraniene ale arterelor vertebrale [1] [2]
Epidemiologie/Etiologie
Sindromul cervicocefalic este adesea un sindrom mixt cauzat de iritație spondilogenă și compresie efectivă. [3]
Factorii esențiali sunt:
- iritarea fibrelor nervoase senzoriale, rareori a fibrelor motorii și autonome
- iritarea sau compresia arterei vertebrale
- iritarea nervilor occipitali mai mari și mai mici [3]
Implicarea asupra arterei vertebrale și a nervului simpatic lângă coloana cervicală poate fi legată de sindromul cervicocefalic. Prin stimularea nociceptorilor în articulațiile zigapofizare, simptomele din mușchii și tendoanele din apropiere pot fi stimulate. Această afectare ar putea fi cauzată de articulații mal poziționate la joncțiunea cap/gât, abateri ale coloanei cervicale de la axa corpului, deplasarea vertebrelor și constricția arterei vertebrale [2]
Caracteristici/Prezentare clinică
Durerile de cap cervicale afectează aproximativ 2,5% din populația adultă și cuprind aproximativ 15-20% din toate durerile de cap cronice și recurente. Durerile de cap și durerile de gât sunt cele două cele mai frecvente plângeri raportate de pacienții cu sindrom cervicocefalic. Alte simptome asociate sindromului includ amețeli, tulburări auditive și tulburări vizuale.
Sensibilitatea kinestezică cervicocefalică este o plângere frecventă legată de tulburările cronice ale gâtului, însoțite mai ales de un echilibru postural scăzut. Capacitatea de a recunoaște cu precizie mișcările gâtului este redusă datorită propriocepției tulburate [2] [4]
.
Diagnostic diferentiat
Multe boli cauzează cefalee, prin urmare este importantă evaluarea amănunțită și diagnosticul diferențial. Cauzele generale ale cefaleei (de exemplu, boli metabolice, hipertensiune și tulburări vizuale) pot fi excluse destul de ușor. SCC este uneori diagnosticat incorect ca migrenă, dar cele două afecțiuni diferă în multe moduri. Migrena obișnuită diferă de migrena cervicocefalică prin durata fiecărui atac, precum și prin simptomele corespunzătoare, cum ar fi vărsăturile și greața. Alte simptome (amețeli și tulburări vestibulare) legate de sindromul cervicocefalic pot fi provocate sau agravate de mișcările capului și ale coloanei cervicale, spre deosebire de simptomele asociate cu amețeli non-cervicogene și tulburări vestibulare.
Patologiile care se pot prezenta similar cu sindromul cervicocefalic includ; [3]
- Hernie de disc
- Compresie osoasă spondilotică
- Sindromul măduvei spinării
- Metastaze tumorale
Proceduri de diagnosticare
Grupul de studiu al cefaleei cervicogene a stabilit următoarele criterii pentru diagnosticul de CH: provocarea prin mișcări ale capului, menținerea posturii antalgice a capului și ameliorarea (parțială) a durerii prin blocarea diagnosticului. Deoarece CCS cuprinde cefalee cervicogenă, criteriile preconcepute sunt, prin urmare, utile în procedura de diagnostic a CCS. Plângeri precum amețeli și tulburări vestibulare se trezesc cu o anumită mișcare a capului, așa cum sa spus în subtitrările anterioare. [1]
Măsuri finale
Pacienții care au urmat un program de reabilitare proprioceptivă au îmbunătățit semnificativ controlul preciziei repoziționării capului, comparativ cu un grup de control care nu a urmat acest program. Cu toate acestea, nu este clar dacă diferența de unghi de repoziționare are și relevanță clinică (2 grade). Parametrii clinici precum durerea, aportul analgezic, ROM și funcționarea zilnică sunt, de asemenea, îmbunătățite semnificativ în grupul de intervenție.
Examinare
Excludeți disecția arterei vertebrale
Sensibilitatea orientării capului poate fi evaluată prin mutarea capului după o mișcare activă. La efectuarea acestui test, pacientul este rugat să-și mute capul după o rotație activă la stânga și la dreapta. Atunci când se compară indivizi sănătoși și pacienți, grupul de pacienți demonstrează scoruri semnificativ mai slabe la acest test. Validitatea și fiabilitatea test-retest demonstrează un rezultat excelent pentru măsurarea propriocepției cervicale [4] .
Testele de kinestezie cervicocefalică au fost, de asemenea, utilizate pentru a măsura ROM cervicală, deoarece fiabilitatea moderată-substanțială a testului-retest a fost raportată pentru măsurători ale mobilității cervicale. [4]
Există cinci teste pentru a determina kinestezia cervicocefalică. Este clar că pacienții cu sindrom cervicocefalic au mai multe dificultăți în mutarea capului la o postură neutră a capului și în repetarea mișcărilor capului (figura opt mișcări). Testul poate fi împărțit în două categorii:
- NHP
- posturi și mișcări neobișnuite.
Aceste teste sunt fiabile și au un IC bun. [5]
Teste de kinestezie cervicocefalică
Mișcarea rotației axiale a fost aleasă ca mișcare de test predominantă, deoarece oamenii folosesc rotația cel mai frecvent în explorarea mediului extern. [6] [7]
Testul 1: Mutarea la NHP (postură naturală a capului). [8] Poziția inițială a fost așezată cu capul în NHP. Subiecții au fost rugați să efectueze rotație cervicală activă completă la stânga și la dreapta la rândul lor și apoi să se întoarcă și să indice când au considerat că au mutat poziția de pornire cât mai exact posibil. Acest punct a fost înregistrat prin activarea comutatorului de marker electronic. Între fiecare mișcare de testare, capul subiectului a fost reglat manual înapoi la poziția inițială inițială de către cercetătorul principal care a fost ghidat de afișajul computerului în timp real. Acuratețea examinatorului în relocarea capetelor subiecților a fost de ± 0,2˚, așa cum este indicat de marker, care a schimbat culoarea de la roșu la verde când acuratețea a fost în limitele stabilite.
Când se compară indivizii și pacienții sănătoși, grupul de pacienți indică scoruri semnificativ mai slabe la test [2]. Validitatea și fiabilitatea test-retest demonstrează un rezultat excelent pentru măsurarea propriocepției cervicale [4].
Testul 2: Mutarea în poziția de rotație 30˚ și în NHP. [9] În acest test, examinatorul a poziționat în prealabil capul subiectului în rotație stânga 30˚ și ulterior în rotație dreaptă. Unitatea de afișare vizuală pe computer ghidată de cercetător. Un marker a fost plasat pentru a indica poziția 30˚. Subiecților li sa permis să se concentreze asupra acestei poziții de referință pentru câteva secunde. Apoi au întors capul către NHP și apoi s-au întors în poziția de rotație 30˚. Înregistrările au fost luate de fiecare dată când subiecții au revenit la NHP și la poziția 30˚.
Testul 3: Rotirea presetată a trunchiului Subiecții s-au așezat pe un scaun poziționat pe o platformă special construită. O sesiune de familiarizare a fost efectuată înainte de testul oficial. Subiecții s-au concentrat mai întâi pe NHP. În timp ce cercetătorul a ținut capul subiectului statornic, platforma (și, prin urmare, trunchiul subiectului) a fost rotită până la o poziție pre-marcată de 30 ° a rotației la stânga. Subiecții au fost obligați să-și mute NHP în raport cu corpul și apoi să revină la poziția inițială (rotația relativă a gâtului de 30˚). După trei încercări în rotația trunchiului stâng, testul a fost repetat cu trunchiul rotit spre dreapta.
Testul 4: Test de relocare a cifrei opt. Subiecții au fost învățați să efectueze o mișcare discretă de cifră de opt prin mișcarea capului. Ca un ghid, o diagramă cu un diametru de 10 cm a unei cifre de opt situată pe o parte a fost plasată pe un suport la un metru în fața subiectului. Subiecții au fost instruiți să urmărească cifra de opt, cu nasul pentru a concentra mișcarea predominant la coloana cervicală superioară. Fiecărui subiect i s-au permis trei încercări practice ale mișcării cu ochii deschiși. Examinatorul a corectat performanța dacă mișcarea a fost prea mică sau prea mare, adică implicând coloana cervicală inferioară. În testul oficial, subiecții au efectuat mișcarea de trei ori și, după fiecare test, li s-a cerut să se mute în poziția de start cât mai precis posibil.
Testul 5: Test de mișcare a figurii din opt. În acest test, subiecții au repetat de trei ori mișcarea cifrei de opt, fără oprire, cât mai consecvent posibil. De fiecare dată când s-a făcut un crossover în mișcarea cifră de opt, subiecților li s-a cerut să treacă prin NHP cât mai corect posibil. Prin urmare, au trecut poziția de pornire de cinci ori în secvența de testare. Nu a existat nicio practică înainte de acest test.
Managementul medical
Medicament
Deoarece această afecțiune apare la nivel biomecanic, rolul medicației este pur simptomatic. Nu se găsesc dovezi ale influenței medicamentelor asupra volumului sau consistenței discurilor cervicale. În ciuda acestui fapt, medicamentul sa dovedit a fi eficient, deoarece eliberează pacientul de durerea sa profundă și severă. De asemenea, pot fi utilizate sedative și calmante. Acestea pot diminua sensibilizarea centrală a stresului biomecanic. De asemenea, pot ajuta la ameliorarea durerii nocturne, care împiedică pacientul să aibă nu numai stres fizic, ci și emoțional. Terapia beneficiază de aceste rezultate. Important este că medicamentele sunt utilizate doar ca atuuri pentru kinetoterapia.
De asemenea, pot ajuta la ameliorarea durerii nocturne, care împiedică pacientul să aibă nu numai stres fizic, ci și emoțional. Durerea nocturnă și stresul emoțional sunt legate unul de celălalt, deoarece pacientul s-ar putea simți stresat înainte de a dormi că va avea dureri nocturne și va avea din nou o noapte agitată și dureroasă. Durerea nocturnă înseamnă, de asemenea, că pacientul nu doarme suficient în timpul nopții, un alt motiv pentru a simți stresul emoțional. terapia beneficiază de aceste rezultate.
Este important ca pacientul să fie bine informat și să aibă un cuvânt de spus în terapie, deoarece utilizarea greșită a acestor medicamente este foarte periculoasă.
Utilizarea anestezicelor locale sau a steroizilor poate fi indicată atunci când medicația menționată mai sus și căldura nu ameliorează durerea și/sau spasmul muscular.
- Infiltrarea musculară locală
- Injecție epidurală cervicală
- Blocaj simpatic și radicular cervical
Interventie chirurgicala
În cazuri excepționale, când terapia conservatoare nu funcționează, se poate aplica o intervenție chirurgicală pentru a ajuta pacienții cu sindrom cervicocefalic cronic și recurent și durere insuportabilă.
Rezecția percutanată a burghiului este o tehnică eficientă, cu o rată de succes de 85-95% raportată. Folosind un generator de radiofrecvență (FR), o alternativă încălzește țesutul și îl distruge. Temperatura țintă este între 60-100 de grade.
Termocoagularea prin radiofrecvență ghidată de CT este un tratament eficient, precis, sigur, minim invaziv pentru durerea cervicală non-radiculară cauzată de artropatia articulației zigapofiziale, când instilarea laterală a medicamentului ghidată de CT nu determină o îmbunătățire durabilă. [2]
Utilizarea radiofrecvenței pentru a limita recurențele și complicațiile pe care le-am observat cu PDR, cum ar fi necroza cutanată.
Managementul terapiei fizice [10]
- Manipularea [11]: Există dovezi moderate de manipulare atunci când această tehnică este combinată cu mobilizarea coloanei cervicale. Atunci când manipularea este comparată cu un tratament de control activ, există doar dovezi scăzute pentru ameliorarea durerii și îmbunătățirea funcției. Manipularea toracică ar putea fi o terapie suplimentară pentru ameliorarea durerii.
- Mobilizare: Există puține dovezi de îmbunătățire atunci când se efectuează numai mobilizări în timpul terapiei [11] [12]. Nu există nicio diferență în comparație cu acupunctura pentru reducerea durerii acute [11]
- Exercițiu: Întinderea și întărirea regiunii cervicale și a zonelor din jurul acesteia arată o calitate moderată a dovezilor în reducerea durerii și îmbunătățirea funcției pe termen scurt până la urmărirea intermediară [12]. Există dovezi de calitate scăzută (un studiu cu două publicații, 24 de participanți) că exercițiile generale de antrenament de fitness pot să nu aibă nicio diferență de durere în comparație cu o intervenție de referință (nu li s-a oferit nicio terapie fizică, dar a primit consiliere de sănătate la nivel de grup și la nivel individual în ceea ce privește ergonomia la locul de muncă, dieta, sănătatea, relaxarea și gestionarea stresului pentru un total de până la 1 oră pe săptămână) pentru (sub) dureri de gât acute/cronice imediat după tratament. [13]
- Electroterapie: Există dovezi foarte mici până la scăzute că TENS, EMS, terapia cu câmp electromagnetic pulsat și stimularea magnetică repetitivă prezintă un efect de terapie mai mare în comparație cu un tratament placebo [14]
- Educația pacientului: Educația cu privire la efectele pozitive ale exercițiului fizic este importantă pentru a îmbunătăți aderența și satisfacția. [12]
- Tracţiune: O revizuire bazată pe 7 RCT nu arată nicio diferență semnificativă în reeducarea durerii și funcționarea zilnică atunci când o terapie de tracțiune (tracțiunea mecanică „întinde” gâtul. Cu pacientul întins pe spate, un cap de cap este plasat sub partea din spate a capului și posibil maxilarul și atașat la o mașină. Mașina este setată pentru o anumită perioadă de timp și greutate specifică pentru acțiunea de tragere. Tracțiunea poate rămâne aprinsă în mod constant pentru timpul specificat (denumit continuu sau static) sau intermitent (pornit/off cycle) în timpul tratamentului) este comparat cu o tracțiune placebo. [14]
- Antrenament de rezistenta:
Dovezi de calitate moderată (un studiu, 198 de participanți) arată un beneficiu moderat pentru ameliorarea durerii imediat după intervenție, folosind antrenament de rezistență scapulotoracic/UE pentru tulburări mecanice (sub) acute/cronice ale gâtului. [15] Un clinician poate avea nevoie să trateze patru persoane pentru a obține acest tip de ameliorare a durerii. Este nevoie de mai multe cercetări.
- Întindere:
Există dovezi de calitate scăzută (un studiu, 16 participanți) că exercițiile de întindere, înainte sau după o manipulare, nu au făcut nicio diferență asupra durerii și funcției în comparație cu aceeași manipulare pentru durerea cronică de gât imediat după tratament. [16]
- Exerciții neuromusculare:
Nu suntem siguri dacă exercițiile de coordonare ochi-gât îmbunătățesc durerea sau funcția. Dovezi de calitate foarte scăzută (un studiu, 60 de participanți) arată o reducere moderată a durerii și o funcție îmbunătățită a durerii cronice de gât pe termen scurt pentru exerciții de coordonare ochi-gât. [17] Un clinician poate avea nevoie să trateze patru persoane pentru a obține acest tip de ameliorare a durerii și trei pentru a obține acest beneficiu funcțional la o singură persoană.
- Repoziționarea capului în timp ce ochii sunt închiși
- Repoziționarea capului în timp ce kinetoterapeutul oferă o anumită rezistență
- Repoziționarea umerilor în timp ce țineți capul este menținută în neutru
- Repoziționarea umerilor în timp ce ochii sunt închiși
- Fundraiser de Tahmina Hakimova-Rees Tadjikistan COVID-19 Apel- Sindromul Down
- Proiectarea dietei dvs. pentru a combate sindromul ovarului polichistic SparkPeople
- Test de acoperire funcțională (FRT) - Fiziopedie
- Efectele sindromului metabolic asupra funcției arteriale în diferite grupe de vârstă
- Modele dietetice și risc pentru sindromul metabolic la femeile coreene