Abstract
fundal
Ficatul gras acut al sarcinii poate fi un eveniment clinic foarte dramatic, cu un risc semnificativ de mortalitate pentru femeile sănătoase. Patogeneza este încă necunoscută. Apare de obicei în al treilea trimestru sau în perioada imediat postpartum. Prezentarea clinică este foarte variabilă. Personalul medical trebuie să fie foarte precaut, chiar și în cazul unei plângeri minore de simțire a răului. Erupția cutanată nu a fost raportată ca una dintre prezentările inițiale de ficat gras acut în timpul sarcinii. Este cel mai bine tratat într-un centru cu o abordare multidisciplinară. Se recomandă admiterea la secția de terapie intensivă.
Prezentarea cazului
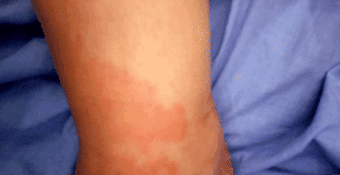
Raportăm un caz al unei femei arabe din Orientul Mijlociu, în vârstă de 20 de ani, care a dezvoltat un ficat gras acut al sarcinii. Nu se știa că are vreo boală medicală. Avusese două livrări anterioare necomplicate. Ea a dezvoltat ficat gras acut al sarcinii în prima zi după o livrare vaginală normală necomplicată a unui nou-născut bărbat sănătos. A început să aibă erupții cutanate nonitchy peste abdomen și membrele superioare. Apoi a început să se simtă rău. Douăsprezece ore mai târziu, a dezvoltat durere abdominală epigastrică și în cadranul superior drept, urmată de icter, greață și vărsături. A dezvoltat atacuri hipoglicemiante recurente, anemie hemolitică, coagulopatie și sindrom hepatorenal.
Concluzii
Prezentarea clinică a ficatului gras acut al sarcinii este foarte variabilă și nespecifică. Erupția cutanată poate fi un nou simptom al ficatului gras acut al sarcinii. Suspiciunea imediată a diagnosticului, investigațiile adecvate și inițierea urgentă a terapiei într-o unitate de terapie intensivă și de către o echipă multidisciplinară au dus la un rezultat bun, fără consecințe negative asupra sănătății pentru pacientul nostru.
fundal
În 1940, Sheehan a recunoscut pentru prima dată ficatul gras acut al sarcinii (AFLP) ca sindrom clinic distinct și a raportat o serie de șase cazuri de la Glasgow Royal Maternity Hospital [1]. AFLP poate fi un eveniment clinic foarte dramatic, cu consecințe bruște și catastrofale pentru femeile sănătoase. Rămâne o boală de etiologie și patogeneză necunoscută [2]. Această afecțiune gravă apare de obicei în al treilea trimestru sau în perioada imediat postpartum [3]. Există unele dovezi medicale care sugerează că AFLP se poate datora metabolismului dezordonat al acizilor grași din mitocondriile materne [4]. Este cel mai bine tratat într-un centru cu expertiză în obstetrică cu risc crescut, medicină materno-fetală, neonatologie și hepatologie. Pot fi necesari experți în transplantul de ficat în cazurile severe. Este recomandată admiterea la secția de terapie intensivă (UCI) [3]. În cercetarea noastră din literatura de specialitate, nu am găsit cazuri de AFLP raportate să apară inițial ca erupții cutanate.
Prezentarea cazului
Pacienta noastră a fost o femeie arabă de 20 de ani din Orientul Mijlociu. Nu se știa că are vreo boală medicală. A avut anterior două sarcini fără evenimente, cu nașteri vaginale necomplicate. Singura ei vizită prenatală la spitalul nostru a fost la 38 de săptămâni de gestație, când s-a prezentat în travaliul precoce. Examenul ei fizic general nu a fost remarcabil. O scanare cu ultrasunete (SUA) a arătat un făt cefalic, normal crescut, cu lichid amniotic scăzut. Numărul de trombocite din sângele întreg al pacientului a fost de 182 × 10 9/L, numărul de globule albe (globulele albe din sânge) a fost de 11 × 10 9/L, iar hemoglobina din sângele întreg (Hb) a fost de 116 g/L. Grupul ei sanguin a fost pozitiv AB.
La examinarea vaginală, s-a constatat că are un col uterin dilatat de 3 cm, cu membranele intacte, cu 80%. A fost mărită cu ruperea artificială a membranelor și perfuzia intravenoasă de syntocinon. Șase ore mai târziu, a avut o naștere vaginală fără evenimente a unui nou-născut bărbat sănătos, cu o greutate de 3,06 kg. Scorurile Apgar ale bebelușului la 1 și 5 minute au fost 8 și respectiv 9.
Erupție cutanată peste mâna dreaptă și antebraț
Erupție cutanată peste abdomen
Ziua 2 postpartum a fost marcată de persistența greaței și vărsăturilor și a scăderii intensității erupției cutanate. În ziua 3 postpartum, ea a avut greață, vărsături și dureri abdominale. Erupția cutanată a arătat o scădere suplimentară a intensității. Era foarte bolnavă, palidă și icterizată cu sensibilitate abdominală epigastrică și în cadranul superior drept. Semnele ei vitale erau stabile. Investigațiile au fost repetate și au arătat trombocitopenie (număr de trombocite 54 × 10 9/L), hipoglicemie (glucoză serică 2,11 mmol/L), insuficiență renală (creatinină serică 228,75 μmol/L), funcție hepatică afectată (alanină aminotransferază serică [ALT] 0,735 μkat/L, aspartat aminotransferază serică [AST] 1,15 μkat/L, LDH seric 19,8 μkat/L, bilirubină totală serică 68,4 μmol/L, bilirubină serică directă 58,15 μmol/L) și coagulopatie (timp de protrombină plasmatică [PT] 22 secunde, control 14 secunde, timp de tromboplastină parțială din sânge [PTT] 36 secunde, control 26 secunde, raport internațional normalizat [INR] 1,85) cu analiză normală a urinei și produse normale de degradare a plasmei d-dimer și fibrină.
Ficatul gras acut a fost suspectat, iar pacientul a fost internat la UTI seara. În UCI, Hb din sânge a fost de 88 g/L (a scăzut de la 105 g/L), iar numărul de trombocite din sânge a fost de 51 × 10 9/L. În îngrijirea ei au fost implicați consultanți interniști, hematologi și anestezisti. S-a făcut antrenament septic, inclusiv urină și hemoculturi, precum și tampoane vaginale și endocervicale ridicate pentru cultură și sensibilitate. Deoarece a fost grav bolnavă în terapie intensivă, cu prea multe catetere intravenoase și un cateter urinar intern și deoarece pacienții cu AFLP sunt expuși riscului de infecție, echipa multidisciplinară a luat o decizie de a începe o doză renală de imipenem/cilastatină. A fost ținută pe lichid intravenos, soluție salină normală (N/S) 100 ml/oră și perfuzie cu dextroză. Au fost administrate cinci unități de plasmă congelată proaspătă (FFP), 5 U de crioprecipitat și 2 U de globule roșii din sânge (PRBC).
În a patra zi postpartum, pacientul a avut greață persistentă, vărsături și durere abdominală epigastrică și în cadranul superior drept. Semnele ei vitale erau stabile. Era icterizată. Erupția cutanată a scăzut semnificativ în distribuție și intensitate. Ea a avut o observație strictă de intrare-ieșire a fluidelor. Debitul ei de urină a rămas în jur de 45-60 ml/oră. Investigațiile sale au arătat anemie și trombocitopenie (Hb din sânge 79 g/L și număr de trombocite în sânge 44 × 10 9/L), insuficiență renală acută (creatinină serică 316,4 μmol/L), LDH seric foarte ridicat (19,7 μcat/L), ser crescut ALT (0,77 μcat/L) și AST seric crescut (1,52 μcat/L) cu bilirubină serică directă și totală crescută. Glucoza serică a fost de 3,38 mmol/L (la perfuzie cu dextroză), iar nivelul său total de acid biliar seric a fost normal (6 μmol/L). Filmul sanguin a arătat anemie microcitară hipocromă, puține schistocite și acantocite, neutrofilie cu granulație toxică de neutrofile, majoritatea neutrofilelor hipersegmentate și trombocitopenie. A primit 2 U de PRBC, 2 U de FFP și 4 U de crioprecipitat și a început cu dexametazonă 4 mg intravenos la fiecare 8 ore.
După-amiaza, după transfuzia de sânge și produse din sânge, numărul ei de trombocite a fost de 38 × 10 9/L, sânge Hb 97 g/L și sânge WBC 14,9 × 10 9/L. Alte teste au relevat PT plasmatic 17,5 secunde, PTT sanguin 29,7 secunde și INR 1,4 (corectat prin perfuzia de sânge și produse din sânge).
O scanare tomografică computerizată (CT) abdominopelvică fără îmbunătățirea contrastului a relevat numai lichid hiperdens (ascită). O radiografie toracică (CXR) a prezentat modificări pulmonare congestive și unghiuri costofrenice bilaterale tocite. Ea a început tratamentul cu furosemid 20 mg intravenos la fiecare 4 ore, lichid intravenos dextroză 25% 50 ml/oră și N/S 0,9% 50 ml/oră.
În a cincea zi după naștere (a treia zi în terapie intensivă), pacientul se simțea încă rău cu dureri abdominale epigastrice și cu cadran superior drept și cu atacuri recurente de hipoglicemie. Nu avea deloc erupții cutanate. A avut citiri normale ale TA cu epigastrie ușoară și sensibilitate în cadranul superior drept. Testele sale de laborator au arătat anemie, trombocitopenie, hipoglicemie, leucocitoză, insuficiență renală, hiperbilirubinemie și LDH seric crescut. Analiza urinei a arătat 1+ proteinurie și hematurie. Rezultatul unui ecran de hepatită virală a fost negativ.
O scanare abdominală U/S a arătat o cantitate marcată de lichid liber în abdomen, ficat de 17 cm, splină de 14 cm și un arbore hepatobiliar normal, fără pietre sau dilatare. Un CXR a fost normal. I s-au administrat 5 U de FFP și s-a păstrat antibioticul din cauza lichidului ascitic.
În a șasea zi postpartum (a patra zi în UCI), pacientul a prezentat o îmbunătățire clinică semnificativă, cu semne vitale stabile (V/S). Analizele ei de sânge au arătat anemie persistentă, trombocitopenie, leucocitoză, creatinină serică crescută, LDH seric crescut, creștere ușoară a bilirubinei serice, glucoză serică normală și enzime hepatice și coagulare normale. Un film sanguin repetat a arătat anemie microcitară hipocromă cu anizocitoză ușoară, leucocitoză neutrofilă, puține neutrofile hipersegmentate și trombocitopenie cu forme mari. Ea a primit profilactic 5 U de FFP, așa cum a sugerat echipa multidisciplinară.
În a șaptea zi postpartum (a cincea zi în terapie intensivă), pacientul a început să prezinte o îmbunătățire clinică semnificativă (greață foarte ușoară, vărsături ocazionale și dureri abdominale ușoare) cu V/S. stabilă. Analizele de sânge au evidențiat Hb 98 g/L, număr de trombocite în sânge 60 × 10 9/L, globule sanguine 16 × 10 9/L (76% neutrofile și 16% limfocite), glucoză serică 6,1 mmol/L, creatinină serică 251,6 μmol/L, azot ureic seric 52,1 mmol/L și LDH seric 11,6 μcat/L cu electroliți normali și enzime hepatice.
Un CXR a prezentat umbrire reticulară bilateral, un unghi costofrenic stâng contondent și un unghi costofrenic drept clar, care a susținut în continuare continuarea antibioticului. I s-au dat 4 U de FFP.
În a opta zi după naștere (a șasea zi în terapie intensivă), pacientul a fost foarte bine, fără greață, vărsături sau dureri abdominale. Infuzia ei de dextroză a fost deconectată. A început să administreze lichide pe cale orală. Ea a rămas normoglicemică. I s-au administrat profilactic 5 U de crioprecipitat, 5 U de FFP și 2 U de PRBC pentru trombocitopenia și anemia ei ușoare. Seara, rezultatele repetate ale testelor de sânge au fost normale, în afară de creșterea ușoară a creatininei serice. A fost luată o decizie de a o descărca de la UCI.
În a noua zi postpartum (prima zi în secția de obstetrică), pacientul a fost foarte bine, fără să se plângă. A reluat alăptarea pe lângă suplimentul artificial. Rezultatele testelor de laborator au fost normale. Rezultatul ei complet de antrenament septic a fost negativ. Imipenem/cilastatina a fost întreruptă.
În a zecea zi postpartum, pacientul a fost foarte bine și nu a avut nicio plângere. Rezultatele testelor ei de sânge au fost normale, în afară de creatinina serică foarte ușor crescută.
A 11-a zi postpartum a pacientului nu a fost remarcabilă; nu a avut plângeri și nu a obținut rezultate normale la testele de laborator.
În a 12-a zi postpartum (a 4-a zi în secția obstetrică), pacientul a fost foarte bine cu semne vitale stabile și fără plângeri. Avea glucoză serică normală, electroliți serici normali și enzime hepatice normale și bilirubină serică (totală și directă). LDH-ul său seric a fost de 10,1 μcat/L, Hb din sânge 105 g/L, numărul de trombocite din sânge 584 × 10 9/L, globulele sanguine 11,6 × 106/L și creatinina serică 1,43. După-amiaza, a fost externată la domiciliu, fără să primească medicamente.
Pacientul a fost văzut în clinică o săptămână mai târziu. Se descurca bine fără să se plângă și căuta contracepție.
O lună mai târziu, ea și copilul ei se descurcau bine, fără să se plângă. În clinică, i s-a inserat un dispozitiv contraceptiv intrauterin. Ordinea cronologică a simptomatologiei sale și rezultatele de laborator sunt prezentate în tabelele 1 și, respectiv, 2.
- Vârtej Omental asociat cu hernia inghinală bilaterală un raport de caz Journal of Medical Case
- Patologia bolilor hepatice grase nealcoolice Insight Medical Publishing
- Pancreasul care economisește duodenectomia ca procedură de urgență World Journal of Emergency Surgery Text integral
- Limfangiectazie intestinală primară la o fată de 23 de luni Oxford Medical Case Reports Oxford
- Factori de risc pentru NAFLD - Boală hepatică grasă nealcoolică - Bibliotecă NCBI