Găsiți un gastroenterolog membru ACG cu un interes specializat în afecțiunile hepatice.
Prezentare generală
Atunci când un pacient are dificultăți în a mânca din orice motiv și dacă tractul gastrointestinal funcționează, atunci ar fi de preferat utilizarea acestui mijloc natural pentru hrănire decât hrănirea pe cale intravenoasă. Utilizarea tractului gastrointestinal este mai aproape de normal și poate ajuta sistemul imunitar. Un exemplu ar putea fi un pacient care a avut un accident vascular cerebral și acum are dificultăți la înghițire (numită disfagie). Înghițirea se poate normaliza în timp sau, în unele cazuri, poate să nu revină la normal, ceea ce ar putea pune pacientul în pericol de a înghiți în mod involuntar solidele și lichidele consumate în plămâni care ar putea provoca pneumonie severă. Pe termen scurt, un astfel de pacient ar putea fi hrănit cu un tub care intră în nas. Pentru o utilizare mai lungă, un tub care intră în stomac din afara abdomenului (o gastrostomie) ar putea fi adecvat.
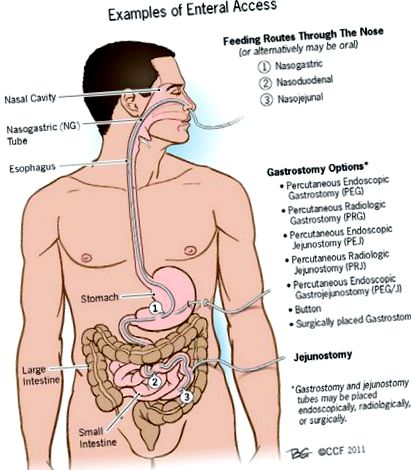
Alimentarea cu tub este nutriția furnizată prin tractul GI printr-un tub, cateter sau o gaură făcută chirurgical în tractul GI. Așa cum s-a menționat anterior, este metoda preferată de hrănire atunci când pacienții nu sunt capabili să mănânce suficiente calorii pe cont propriu. Dispozitivele de acces enterial sunt tuburi de alimentare plasate direct în tractul GI pentru a furniza substanțe nutritive, precum și lichide suplimentare și este adesea o metodă de administrare a medicamentelor (Figura 1). Tuburile nazale sau orale pot fi plasate la noptieră sau cu endoscopie. Un tub nazoenteric înseamnă că tubul pătrunde în nas și capătul acestuia poate fi în stomac, duoden (prima parte a intestinului subțire) sau jejun (a doua parte a intestinului subțire). Tuburile gastrostomice și jejunostomice sunt introduse prin piele (percutanată) printr-o mică incizie pe peretele abdominal superior. Acest lucru poate fi făcut de un radiolog cu ghidare cu raze X, de un endoscopist prin endoscopie sau chirurgical. Tabelul de mai jos prezintă opțiunile pentru hrănirea cu acces enteral (Tabelul 1). Nutriția enterală pe termen scurt este de obicei definită ca o utilizare mai mică de 4 săptămâni; nutriția enterală pe termen lung este definită ca utilizare pentru mai mult de 4 săptămâni. Pentru informații mai specifice despre gastrostomia endoscopică percutanată, vă rugăm să consultați resursa ACG pentru pacient cu același nume.
figura 1
tabelul 1
Nutriția administrată de tuburile enterale poate provoca următoarele complicații: alimentele care intră în plămâni, constipație, diaree, absorbția necorespunzătoare a substanțelor nutritive, greață, vărsături, deshidratare, anomalii ale electroliților, nivel ridicat de zahăr din sânge, deficiențe de vitamine și minerale și scăderea proteinelor hepatice. Tuburile de alimentare introduse prin nas, cum ar fi tuburile nazogastrice sau nasoenterice, pot provoca iritații ale nasului sau gâtului, infecții acute ale sinusurilor și ulcerații ale laringelui sau esofagului. Tuburile de alimentare introduse prin pielea peretelui abdominal, cum ar fi tuburile de gastrostomie sau jejunostomie, pot deveni înfundate (ocluse) sau deplasate și pot apărea infecții ale plăgilor.
Oricine nu poate/nu va mânca sau nu își poate menține lichidul și/sau starea nutrițională prin consumul oral sau prin hrănirea cu sânge poate fi adecvat pentru nutriția intravenoasă. Din nou, calea preferată este folosirea tractului GI al cuiva, dar acest lucru nu este întotdeauna posibil. Traseul intravenos este mai complicat și mai scump de făcut și este aproape întotdeauna început în spital.
Figura 2: Catetere - Nutriție parenterală - Temporară
Figura 3: Catetere - Nutriție parenterală - pe termen lung
Cele mai frecvente complicații asociate cu plasarea cateterului includ infecția, înfundarea (ocluzia) și ruperea. Se recomandă un protocol strict de control al infecției indiferent de tipul de cateter plasat și include următoarele: spălarea mâinilor, locul aseptic și îngrijirea butucului (purtarea mănușilor, locul de pregătire cu antiseptice topice etc.), sterilizarea portului înainte de acces, monitorizarea atentă a cateterului aspectul locului pentru roșeață sau inflamație. Ocluzia cateterului sau incapacitatea de a perfuza o soluție și/sau de a aspira o probă de sânge pot fi prevenite prin spălarea cateterului pentru a-l menține deschis. Ocluzia cateterului poate apărea din sânge, soluții de grăsime IV sau precipitate (formare cristalină anormală într-o soluție) și poate fi tratată cu un agent de coagulare administrat de o asistentă medicală înregistrată. Când un cateter este crăpat, scurgând sau rupt, cateterul trebuie reparat sau înlocuit cât mai curând posibil. Un cateter este prins între locul de ieșire și rupere pentru a preveni intrarea aerului sau scurgerea de sânge.
Tromboza (cheagul de sânge) al unui vas de sânge în jurul unui cateter intravenos este o altă complicație potențială cu terapia intravenoasă, precum și cu nutriția intravenoasă. Mulți factori joacă un rol în coagularea unei nave și diferite instituții pot avea protocoale speciale atât pentru prevenire, cât și pentru tratament.
Alimentația parenterală la domiciliu (HPN) necesită o echipă de medici pentru a gestiona și minimiza cu succes complicațiile asociate, așa cum s-a discutat mai sus. Nutriția parenterală la domiciliu poate fi efectuată pentru multe afecțiuni ca terapie pe termen scurt sau ca terapie pe termen lung. Deoarece formula de nutriție parenterală este ajustată pentru pregătirea externării din spital, pacientul și îngrijitorul vor primi educație cu privire la îngrijirea cateterului, funcționarea pompei de perfuzie, proceduri de configurare și deconectare a nutriției parenterale, menținerea înregistrărilor de admisie și ieșire, revizuire de complicații metabolice și numere de contact pentru problemele asociate care pot apărea. Toți pacienții sunt monitorizați îndeaproape pentru a detecta tulburări electrolitice cu extrageri de rutină de sânge pentru a asigura stabilitatea la formula HPN și la vizitele clinicii. Dacă un pacient are nevoie de readmisie la spital, echipa de asistență nutrițională și clinicianul de asistență nutrițională la domiciliu vor lucra adesea cu echipa spitalului pentru a oferi continuitatea îngrijirii.
Există mulți indivizi care continuă să lucreze și au o viață foarte plină și productivă în timp ce primesc nutriție parenterală. Principalul factor determinant va fi gradul de boală care a cauzat problema GI care stă la baza, precum și simptomele pe care le întâmpină pacientul. Fiecare persoană trebuie evaluată individual în ceea ce privește dorințele și starea medicală generală pentru a determina dacă este suficient de bună pentru a lucra.
Fundația Oley - Fundația Oley este o organizație națională, independentă, non-profit 501 (c) (3) care oferă informații și sprijin psiho-social consumatorilor de nutriție parenterală (IV) și enterală (alimentată cu tub) (homePEN), ajutându-i să trăiască vieți mai pline, mai bogate. Fundația servește, de asemenea, ca resursă pentru familiile consumatorilor, clinicienii homePEN și reprezentanții industriei și alte părți interesate. - www.oley.org
ASPEN - American Society for Parenteral and Enteral Nutrition - ASPEN este o organizație națională compusă din profesioniști în nutriție, inclusiv medici, asistenți medicali, farmaciști, dietetici și membri ai industriei care se dedică îmbunătățirii îngrijirii pacienților prin promovarea științei și practicii nutriției clinice. - www.nutritioncare.org
Autor (i) și Data (publicațiile) de publicare
Donald F. Kirby, MD, FACG și Keely Parisian, MD, Cleveland Clinic, Cleveland, OH - Publicat în septembrie 2011.
- Nutriție enterală și parenterală
- Efectele nutriției enterale timpurii asupra motilității gastrointestinale și a barierei mucoasei intestinale
- Else Nutrition anunță lansarea nord-americană a lumii cu o singură alternativă reală la bebelușul pe bază de lactate
- DIETA 111 nutriție - Colegiul Comunitar din Philadelphia
- Pregătirea alimentelor și nutriția - Uppingham Community College