Subiecte
Zeevi și colab. 1 concluzionez că există o variabilitate interpersonală ridicată în răspunsurile glicemice postprandiale (PPGR), că caracteristicile personale și microbiomice permit o predicție precisă a răspunsului la glucoză, care este superioară practicii obișnuite și că intervențiile dietetice personalizate pe termen scurt scad cu succes glucoza post-masă. Acest lucru pare să sugereze că am aruncat tot ceea ce credeam că știm despre intervențiile dietetice pentru a îmbunătăți controlul glicemic, deoarece nu se aplică tuturor. Cu toate acestea, metodologia sofisticată, o cantitate mare de date colectate și cifre complexe (unele cu> 20 de panouri) ascund defecte importante în raționamentul studiului, precum și în prezentarea și interpretarea rezultatelor, care subminează concluziile enunțate.
Justificare defectă
Introducerea afirmă că ‘. pentru a atinge niveluri normale de glucoză, este imperativ să se facă alegeri alimentare care să inducă răspunsuri glicemice postprandiale normale (post-masă) ... ”. Definiția PPGR „normal” este neclară. Cu toate acestea, o persoană cu hiperglicemie la repaus alimentar nu poate avea un PPGR normal indiferent de ceea ce mănâncă, iar o dietă care determină un PPGR scăzut în mod acut poate să nu promoveze neapărat un PPGR scăzut pe termen lung. Autorii susțin că nu există nicio metodă pentru prezicerea PPGR și că indicele glicemic (GI) are o aplicabilitate limitată în evaluarea PPGR provocată de „mesele din viața reală constând din combinații de alimente arbitrare și cantități variate”. Cu toate acestea, în sprijinul acestui fapt, ei citează o singură lucrare, care nu a studiat „mesele din viața reală constând în combinații arbitrare de alimente și cantități variate” și ale căror concluzii le-am respins. 2 Dovezi recente sugerează că PPGR-urile pot fi prezise, de exemplu, am arătat că s-au prezis zone incrementale individuale sub curba răspunsului la glucoză (iAUC) provocate de mesele de mic dejun auto-selectate consumate de 57 de adulți obezi abdominali cu trai liber (r= 0,748) după conținutul GI și carbohidrați al mesei consumate și iAUC fiecărui participant după 75 g glucoză orală. 3
Rezultatele demonstrează o variație interindividuală ridicată a răspunsului glicemic relativ?
Subiecții au consumat 50 g carbohidrați din glucoză (G), pâine (B) sau pâine plus 30 g unt (BB) de două ori și Zeevi și colab. iAUC calculat peste 2 ore folosind monitorizarea continuă a glucozei (CGM). În mod evident, iAUC rezultate sunt extrem de variabile; întrebarea este dacă această variație se datorează variației intra sau interindividuale. Dacă primele, atunci, în medie (având în vedere suficiente replici), PPGR al diferiților indivizi răspunde în mod similar aceleiași intervenții nutriționale; dacă acestea din urmă nu. Zeevi și colab. susțin că rezultatele lor demonstrează variații interindividuale în răspunsul relativ pe baza faptelor că mesele diferite au generat cel mai mare răspuns glicemic la diferite persoane și că a existat o gamă largă de răspunsuri glicemice normalizate.
Pe baza valorilor lor GI, se așteaptă ca B să obțină un iAUC cu 29% mai mic decât G, BB
Cu 25% mai puțin decât B la subiecții normali, 6, 7 și, prin urmare, BB
Cu 47% mai puțin decât G. S-a estimat că variația individuală a iAUC măsurată prin CGM este
45%. 8 Când este exprimat în raport cu G, diferențele individuale în iAUC între G și B (de exemplu, GX - BX pentru subiect X) sunt distribuite în mod normal cu o medie de 29% și un s.d. de s (în acest caz s= 45%/√2≈32%, deoarece fiecare subiect a testat B și G de două ori). Zona sub curba normală de la minus infinit la 0 reprezintă diferențele de proporție GX). Cu un s.d. de 32%, ar fi de așteptat ca B> G la 26% dintre subiecți, BB> G la 15% dintre subiecți și BB> B la 30% dintre subiecți. Bazat pe Figura 2d, Zeevi și colab. Am constatat că B> G în
40% dintre subiecți, BB> G în
30%, valori similare cu cele așteptate întâmplător. Ceva mai mulți subiecți au avut B> G și BB> G decât se aștepta, iar acest lucru ar putea fi explicat dacă metoda Zeevi și colab. folosită pentru a calcula ASC nu a fost metoda utilizată pentru IG, ceea ce nu este puțin probabil. Într-un studiu interlaboratoriu, protocolul a stipulat că iAUC ar trebui calculată folosind metoda Zeevi și colab. pretinde a folosi; 9 cu toate acestea,> 50% din cele 28 de laboratoare implicate au raportat valori incorecte ale iAUC. 10 Calculul ASC incremental net produce valori GI mai mari și este asociat cu variații intra-individuale ușor mai mari; 11 acest lucru ar reduce diferențele preconizate între B și G și BB și G și, astfel, ar crește proporția așteptată a diferențelor în care B> G și BB> G. Indiferent, rezultatele din Figura 2d pot fi explicate în mare măsură, dacă nu în întregime, prin variația intra-individuală și nu oferă dovezi ale variației mari inter-individuale a răspunsului glicemic relativ.
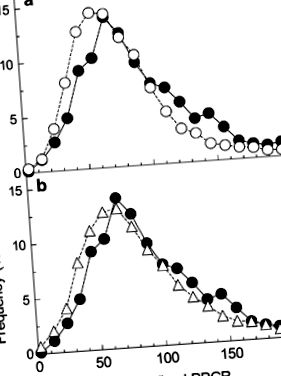
Distribuția răspunsului glicemic provocat de pâine normalizată la glucoză observată de Zeevi și colab. 1 comparativ cu distribuțiile așteptate cu variație interindividuală = 0 și variație intraindividuală mare. Cercuri umplute: distribuție raportată de Zeevi și colab. în figura lor suplimentară S3I. (A) Cercuri deschise: distribuție de 100 × F/G calculat din 7000 de valori aleatorii distribuite în mod normal pentru F cu o medie de 71 și s.d. de 22,6 și 7000 distribuite în mod normal valori aleatorii de G cu o medie de 100 și s.d. din 31,8. (b) Triunghiuri deschise: distribuție de 100 × F/G calculat din 7000 de valori aleatorii distribuite în mod normal pentru F cu o medie de 75 și s.d. de 26,5 și 7000 distribuite în mod normal valori aleatorii de G cu o medie de 100 și s.d. din 35,4.
Prezicerea personalizată este superioară practicii normale?
Zeevi și colab. concluzionăm că predicția personalizată este superioară practicii normale, bazată pe constatarea că modelul de predicție a prezis mai bine iAUC (r= 0,70) decât practica normală; totuși, „practica normală” a inclus doar luarea în considerare a aportului de carbohidrați (r= 0,38) sau aport caloricr= 0,33). Acestea din urmă sunt comparații banale și irelevante, deoarece aportul de carbohidrați sau de calorii nu este utilizat pentru a diagnostica hiperglicemia. În practica clinică, hiperglicemia este diagnosticată prin măsuri de glucoză în repaus alimentar, HbA1c și/sau un test oral de toleranță la glucoză de 75 g. Zeevi și colab. nu a arătat modul în care modelul lor se compară cu aceste metode și dacă performanța îmbunătățită, dacă există, merită timpul și costul suplimentar necesare pentru colectarea jurnalului alimentar, antropometrie, chestionare, teste de sânge suplimentare și probe fecale necesare pentru a utiliza modelul lor.
Ce Zeevi și colab. a arătat că utilizarea modelului lor de predicție pentru a reduce PPGR nu a fost mai bună decât sfatul de a elimina acele alimente care, pe baza profilurilor CGM, au generat PPGR ridicat (denumit pe bază de experți); reducerea medie a PPGR utilizând modelul de predicție, 46%, a fost similară cu cea pentru sfaturile bazate pe experți, 44%, iar variația individuală în răspunsul% al PPGR la modelul de predicție, sd = 28%, a fost oarecum mai mare decât pentru sfaturi de specialitate, 23%. Zeevi și colab. nu și-au comparat modelul cu sfaturile dietetice, cum ar fi reducerea aportului de carbohidrați sau reducerea GI dieta, manevre cunoscute a fi eficiente în reducerea PPGR. 12, 13 În plus, Zeevi și colab. nu a indicat compoziția dietelor lor „rele” și „bune”, lucru la care s-ar aștepta în mod normal atunci când se raportează rezultatele oricărei intervenții nutriționale.
Concluzie
Zeevi și colab. contribuie cu câteva descoperiri interesante și noi; cu toate acestea, rezultatele lor nu demonstrează variații interpersonale ridicate în răspunsurile glicemice relative, nu arată că modelul lor este superior metodelor actuale de detectare a hiperglicemiei și nu arată că sfaturile nutriționale personalizate sunt superioare sfaturilor dietetice standard pentru a gestiona un post-prandial răspunsurile la glucoză.
Referințe
Zeevi D, Korem T, Zmora N, Israeli D, Rothschild D, Weinberger A și colab. Nutriție personalizată prin predicția răspunsurilor glicemice. Celulă 2015; 163: 1079–1094.
Wolever TMS, Bhaskaran K. Utilizarea indicelui glicemic pentru a estima răspunsul glicemic la mesele mixte. Sunt J Clin Nutr 2012; 95: 256–257.
Kochan AM, Wolever TMS, Chetty VT, Anand SS, Gerstein HC, Sharma AM. Indicele glicemic prezice răspunsuri individuale la glucoză după micul dejun auto-selectat la adulții obezi abdominali cu trai liber. J Nutr 2012; 142: 27–32.
Wolever TMS, Jenkins DJA, Vuksan V, Josse RG, Wong GS, Jenkins AL. Indicele glicemic al alimentelor la subiecți individuali. Îngrijirea diabetului 1990; 13: 126–132.
Lan-Pidhainy X, Wolever TMS. Valorile indicelui glicemic și insulinemic ale alimentelor cu carbohidrați sunt similare la pacienții cu control sănătos, hiperinsulinemici și diabetici de tip 2? Eur J Clin Nutr 2011; 65: 727-734.
Owen B, Wolever TMS. Efectul grăsimii asupra răspunsurilor glicemice la subiecții normali: un studiu doză-răspuns. Nutr Res 2003; 23: 1341–1347.
Wolever TMS, Mullan YM. Zaharurile și grăsimile au efecte diferite asupra răspunsurilor postprandiale la glucoză la subiecții normali și diabetici de tip 1. Nutr Metab Cardiovasc Dis 2011; 21: 719–725.
Vrolix R, Mensink RP. Variabilitatea răspunsului glicemic la produse alimentare unice la subiecți sănătoși. Contemp Clin Trials 2010; 31: 5-11.
Wolever TMS, Jenkins DJA. Utilizarea indicelui glicemic în prezicerea răspunsului glicemiei la mesele mixte. Sunt J Clin Nutr 1986; 43: 167–172.
Wolever TMS, Brand-Miller JC, Abernethy J, Astrup A, Atkinson F, Axelsen M și colab. Măsurarea indicelui glicemic al alimentelor: un studiu interlaboratoriu. Sunt J Clin Nutr 2008; 87: S247 - S257.
WMS TMS. Efectul programului de prelevare a sângelui și metoda de calcul al ariei de sub curbă asupra valabilității și preciziei valorilor indicelui glicemic. Br J Nutr 2004; 91: 295–300.
Reynolds RC, Stockmann KS, Atkinson FS, Denyer GS, Brand-Miller JC. Efectul indicelui glicemic al carbohidraților asupra profilurilor de glucoză plasmatică, insulină, colecistokinină și grelină pe o zi (10 ore). Eur J Clin Nutr 2009; 63: 872-878.
McMillan-Price J, Petocz P, Atkinson F, O'Neill K, Samman S, Steinbeck K și colab. Comparația a 4 diete cu sarcină glicemică variabilă în ceea ce privește pierderea în greutate și reducerea riscului cardiovascular la adulții tineri supraponderali și obezi: un studiu controlat randomizat. Arch Intern Med 2006; 166: 1466–1475.
- Obiceiuri legate de nutriție ale adolescenților greci European Journal of Clinical Nutrition
- Obezitatea ca vitrina pentru cercetarea transdisciplinară European Journal of Clinical Nutrition
- Educația nutrițională în școli experiențe și provocări European Journal of Clinical Nutrition
- Scorbutul sever o boală subestimată European Journal of Clinical Nutrition
- Răspundeți la diete mai mari sau mai slabe cu proteine European Journal of Clinical Nutrition