Ne pare rău, ceva nu pare să funcționeze corect.
Încercați să reîmprospătați pagina. Dacă acest lucru nu funcționează, vă rugăm să contactați asistența pentru a putea rezolva problema.
Abstract
Introducere
Tendințe la nivel mondial în chirurgia bariatrică și starea actuală în Japonia
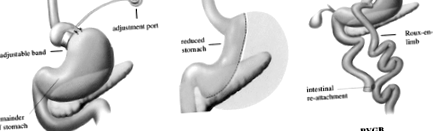
Pe baza rezultatelor sondajului din 33 de țări, Buchwald și colab. [3, 4] au raportat că peste 340.000 de intervenții chirurgicale bariatrice au fost efectuate la nivel mondial în 2008. Proporția procedurilor laparoscopice în rândul intervențiilor chirurgicale bariatrice a fost de 63% în 2003, dar a ajuns la 92% în 2008. Tipurile de intervenții chirurgicale bariatrice sunt prezentate în Fig. 1. Ponderea relativă a diferitelor proceduri în 2008 a inclus 43% bypass gastric laparoscopic Roux-en-Y (LRYGB), 42% banding gastric ajustabil laparoscopic (LAGB) și 5% gastrectomie laparoscopică cu mânecă (LSG). LAGB permite reglarea dispozitivului de strângere a benzii după operație și îndepărtarea benzii în reoperare și este, de asemenea, o procedură relativ simplă. Din aceste motive, LAGB a crescut rapid în America de Nord și se anticipează că va deveni cea mai frecventă intervenție chirurgicală de slăbit în viitorul apropiat.
Tipuri de chirurgie bariatrică. AGB bandaj gastric reglabil, SG gastrectomia mânecii, RYGB Bypass gastric Roux-en-Y
Indicații pentru chirurgia bariatrică
Obiectivul tratamentului pentru obezitate este de a îmbunătăți bolile legate de obezitate, fără a obține o greutate corporală standard. Tratamentele medicale, cum ar fi dieta, exercițiile fizice, comportamentale și terapia medicamentoasă sunt tratamentele de primă alegere pentru obezitate, dar multe cazuri de obezitate severă sunt rezistente la tratament medical și prezintă, de asemenea, dificultăți în obținerea unei pierderi adecvate în greutate și menținerea greutății corporale după pierderea în greutate . Institutul Național al Sănătății din SUA (NIH) raportează că mai mult de 90% dintre pacienții care urmează un program de scădere în greutate gestionat medical își recapătă în cele din urmă greutatea în decurs de 1 an. Pentru acești pacienți cu obezitate severă rezistentă la tratament medical sau pacienții cu sindroame de obezitate în stadiu final care necesită intervenție urgentă pentru bolile legate de obezitate, trebuie luat în considerare tratamentul chirurgical. În 1991, NIH a declarat că pacienții cu obezitate severă (pacienți cu un IMC de 40 kg/m 2 sau mai mare sau cei cu un IMC de 35 kg/m 2 sau mai mare și boli legate de obezitate) prezentând o probabilitate scăzută de rezultate pozitive din orice alt tratament decât cel chirurgical au fost indicate pentru chirurgia bariatrică.
În cercetările efectuate în Franța la mai mult de 1.000 de subiecți supuși LAGB într-o perioadă de 2 luni, rezultatele au fost interpretate ca reușite dacă procentul pierderii în greutate în exces (% EWL) la 2 ani postoperator a fost de 50% sau mai mare. Rezultatele au fost bune la pacienții cu vârsta de 40 de ani sau mai mici, la cei cu un IMC de 2 la examinarea inițială și la cei care au demonstrat o revenire la activitatea fizică și modificări ale obiceiurilor alimentare. Aceștia au fost raportați ca factori cruciale pentru indicarea LAGB și predicția efectului de pierdere în greutate. De asemenea, s-au raportat rezultate bune în facilitățile cu experiență abundentă, inclusiv două sau mai multe intervenții chirurgicale de slăbire într-o perioadă de o săptămână, iar adoptarea unui sistem de tratament în echipă a fost recomandată [11]. Pontiroli și colab. [12] a declarat că vizitele periodice ambulatorii au fost un factor pozitiv important pentru predicția rezultatelor LAGB și, în schimb, personalitatea egocentrică a fost un factor negativ important. Acești factori sunt considerați cruciale pentru realizarea cu succes a chirurgiei bariatrice.
Tipuri de intervenții chirurgicale bariatrice și efecte
EIGB reprezintă un tratament endoscopic (în termeni generali, un tratament chirurgical) pentru obezitate severă. Tratamentele chirurgicale sunt clasificate ca proceduri restrictive, în care stomacul este redus în dimensiune pentru a restricționa consumul de alimente, proceduri malabsorptive, în care capacitatea de absorbție a nutrienților este redusă prin aplicarea unei proceduri chirurgicale la intestinul subțire și proceduri care combină ambele aceste tehnici. Exemple de proceduri restrictive includ LAGB și LSG, un exemplu de proceduri malabsorptive este diversiunea biliopancreatică (BPD), care scurtează intestinul subțire, prin care tranzitează alimentele; și exemple de tratamente care combină atât o procedură restrictivă, cât și o procedură malabsorbtivă includ LRYGB și LSG cu by-pass duodenojejunal (LSG/DJB). Deși există puține rapoarte privind rezultatele pierderii în greutate din chirurgia bariatrică în Japonia, au fost realizate rezultate bune ale pierderii în greutate echivalente cu cele dintre europeni și americani (Tabelul 1) [7, 13, 14]. În schimb, ratele complicațiilor chirurgicale bariatrice sunt de 25,3% în LRYGB, 5,1% în LAGB, 15,3% în LSG și 15,5% în LSG/DJB. Aceste rate sunt oarecum mai mari decât cele din afara Japoniei din cauza lipsei de experiență cantitativă, indicând faptul că tehnica practică și tratamentul în echipă sunt cruciale (Tabelul 2) [15].
Conform unei revizuiri sistematice raportate de Buchwald și colab. [19],% EWL postoperator mediu prin tehnică chirurgicală a fost de 47,5% în LAGB și 61,6% în LRYGB, reflectând semnificația pentru LRYGB versus LAGB. Rezultate similare au fost, de asemenea, raportate în cercetări clinice randomizate, multicentrice. Nguyen și colab. [20] au comparat 86 de cazuri de LAGB și 111 de cazuri de LRYGB și au raportat că% EWL postoperator la 4 ani a fost de 45,4% în LAGB și 68,4% în LRYGB. Himpens și colab. [21] au comparat 40 de cazuri de LAGB și 40 de cazuri de LSG și au raportat că% EWL postoperator la 3 ani a fost de 48% în LAGB și 66% în LSG.
În prezent, există puține rapoarte despre rezultatele pe termen lung pentru LAGB în Japonia. Ohta și colab. [22] au efectuat LAGB în 27 de cazuri japoneze de obezitate severă cu un IMC mediu de 41 kg/m 2 și au raportat că% EWL postoperator la 5 ani a fost de 56%. Kasama și colab. [23] au efectuat LAGB în 13 cazuri de obezitate severă cu un IMC mediu de 37,5 kg/m 2 și au raportat că reducerea postoperatorie la 18 luni a excesului de IMC a fost de 69,6%.
LRYGB
LRYGB este o tehnică chirurgicală care combină o procedură restrictivă și o procedură malabsorbtivă și a reprezentat 66% din intervențiile chirurgicale bariatrice (35% intervenții chirurgicale laparoscopice, 31% laparotomii) efectuate la nivel mondial în 2002 și 2003 [3]. Tehnica chirurgicală implică separarea porțiunii superioare a stomacului cu un dispozitiv de sutură automat pentru a reduce capacitatea gastrică cu 15-30 ml. Jejunul este separat cu un dispozitiv de sutură automat într-o locație la aproximativ 50 cm de ligamentul Treitz, iar jejunul este ridicat pe partea anală și anastomozat mecanic la stomacul contractat. Lungimea piciorului Roux-Y este de aproximativ 75 cm în tehnica chirurgicală standard și de aproximativ 150 cm la pacienții extrem de obezi (IMC ≥50 kg/m 2). Capacitatea de absorbție și digestivă a sistemului alimentar este astfel redusă, oferind o reducere eficientă a capacității.
La un EWL de 62%, s-au raportat rezultate mai bune decât în EIGB și LAGB. Îmbunătățirea bolii legate de obezitate a fost de 86% la diabet, 79% la hipertensiune, 79% la hiperlipidemie și 84% la sindromul de apnee în somn. Rata complicațiilor postoperatorii a fost de 5%, iar rata deceselor chirurgicale a fost de 0,5% [3]. LRYGB este cea mai frecventă intervenție chirurgicală bariatrică la nivel mondial, efectuată în aproximativ 80% din cazuri în SUA. Adams și colab. [24] au investigat comparativ ratele de deces pe parcursul unei perioade de observație medie de 7,1 ani la 7.925 subiecți asortați vârstei, sexului și IMC într-o cohortă RYGB și 7.925 subiecți într-o cohortă martor (IMC ≥35 kg/m 2). Rata mortalității în cohorta RYGB a fost cu 40% mai mică decât în rândul controalelor. Ratele de deces în boala legată de obezitate au fost reduse cu 56% pentru boala coronariană, 92% pentru diabet și 60% pentru cancer. Cu toate acestea, ratele de deces din cauze care nu au legătură cu obezitatea, cum ar fi accidentele și sinuciderea, au fost raportate mai mari decât în cohorta de control, ceea ce face ca tendințele viitoare în RYGB să fie de interes. Având în vedere că incidența actuală a cancerului gastric în Japonia este mai mare decât cea din UE și SUA, dificultatea pe care RYGB o prezintă la examinarea stomacului rezidual necesită o poziție prudentă cu privire la indicarea RYGB în Japonia.
LSG, utilizat ca o intervenție chirurgicală bariatrică inițială pentru pacienții cu obezitate severă, este o nouă tehnică pentru scăderea ratelor de complicații și deces chirurgical. Deși eficacitatea sa a atras atenția, nu a fost recomandată de Conferința de consens pentru chirurgia bariatrică a Societății Americane din 2004 pentru chirurgia bariatrică. Tehnica chirurgicală implică inserarea unui bougie esofagian de 40-60 Fr în stomac și excizia gastrică cu un dispozitiv de sutură automată de la curbura mai mare a porțiunii pilorice, la aproximativ 5 cm proximal de inelul piloric, spre unghiul lui His. Intenția este de a reduce capacitatea gastrică la 60-200 ml și, dacă nu se obține un efect suficient de reducere a capacității, se urmărește un RYGB secundar sau alt tip de tratament.
Îmbunătățirea bolii legate de obezitate
Obiectivul chirurgiei bariatrice nu este doar pierderea în greutate, ci și îmbunătățirea prognosticului în boala legată de obezitate. Sjöström și colab. [28] a comparat rezultatele pe termen lung în mod prospectiv între 2.010 cazuri supuse unei intervenții chirurgicale de scădere în greutate și o cohortă de control tratată medical de 2.037 de cazuri, potrivită pe 18 indici, inclusiv sexul, vârsta și greutatea corporală. În cohorta de control, nu s-a observat nici un efect de scădere în greutate pe termen lung, în timp ce în cohorta chirurgicală, o modificare a greutății corporale sa redus la aproximativ 10 ani postoperator, după care s-a menținut efectul de scădere în greutate. Acest studiu a raportat că efectul asupra ratelor de supraviețuire din reducerea greutății și îmbunătățirea bolilor legate de obezitate a fost un risc redus cu 29% de deces în cohorta chirurgicală versus controale.
Operația de scădere în greutate are un efect îmbunătățitor asupra bolilor legate de obezitate, în plus față de reducerea greutății corporale și a fost denumită mai recent „chirurgie metabolică”. RYGB are un efect de îmbunătățire mai mare asupra diabetului decât intervenția chirurgicală de restricție a consumului de alimente. Deși mecanismul nu este înțeles, există două teorii actuale. Într-una, „ipoteza intestinului posterior”, ocolirea intestinului subțire superior deviază alimentele direct către intestinul subțire inferior, unde există celule secretoare de tip peptidă-1 (GLP-1) de tip glucagon, promovând astfel secreția GLP-1. Într-un altul, „ipoteza foregut”, un factor de complicare a toleranței la glucoză necunoscut care inhibă secreția GLP-1 este secretat din intestinul subțire superior și, deoarece operația de bypass împiedică trecerea alimentelor prin intestinul subțire superior, acest factor nu este mai secretat [29].
Concluzie
Principiile tratamentului obezității se bazează pe tratamentele medicale ale terapiei dietetice și exercițiilor fizice, care, combinate cu terapia comportamentală care permite întreținerea pe termen lung, îmbunătățesc obiceiurile de viață. Pentru pacienții cu un IMC de 35 kg/m 2 sau mai mare și boli legate de obezitate rezistente la tratament medical, trebuie avută în vedere intervenția chirurgicală bariatrică, iar rezultatele sale în rândul japonezilor sunt bune, ca în cazurile din afara Japoniei. LRYGB și LSG oferă, de asemenea, secreție crescută de GLP-1 postoperator, sugerând un potențial mare pentru tratamentul pacienților cu T2DM; cu toate acestea, mecanismele asociate sunt necunoscute și sunt necesare cercetări clinice suplimentare. Chirurgia bariatrică, care oferă efectele chirurgiei metabolice, ar trebui luată în considerare la pacienții cu T2DM cu dificultăți în continuarea tratamentului medical și cu potențial de deteriorare și complicații diabetice viitoare. Chirurgia bariatrică este deosebit de bine indicată pentru pacienții cu T2DM cu complicații ale obezității, un istoric scurt de tratament cu insulină și capacitate secretă de insulină intactă. Din perspectiva economiei medicale a obezității și a sindromului metabolic, chirurgia bariatrică minim invazivă are o promisiune substanțială și se așteaptă acoperirea asigurării pe termen scurt.
Abrevieri
Organizatia Mondiala a Sanatatii
Institute Naționale de Sănătate
Federația Internațională a Diabetului
Societatea de endoscopie gastroenterologică din Japonia
Societatea japoneză pentru studiul obezității
Societatea de cercetare din Japonia pentru tratamentul endoscopic și laparoscopic al obezității
Societatea japoneză pentru chirurgia obezității și a tulburărilor metabolice
Indicele de masa corporala
Procentul pierderii în greutate în exces
Bypass gastric laparoscopic Roux-en-Y
Banding gastric laparoscopic reglabil
Gastrectomia laparoscopică a mânecii
Balon intragastric endoscopic
Diabetul zaharat de tip 2
Referințe
Kopelman PG. Obezitatea ca problemă medicală. Natură. 2000; 404: 635-43.
Choo V. OMS reevaluează indicele de masă corporală adecvat pentru populațiile asiatice. Lancet. 2001; 360: 235.
Buchwald H. Chirurgie bariatrică pentru obezitate morbidă: implicații asupra sănătății pentru pacienți, profesioniști din domeniul sănătății și plătitori terți. J Am Coll Surg. 2005; 200: 593-603.
Buchwald H, Oien DM. Chirurgie metabolică/bariatrică la nivel mondial 2008. Obes Surg. 2009; 19: 1605-11.
Kasama K. Dr. Isao Kawamura, un pionier în tratamentul obezității morbide în Japonia. Obes Surg. 2012; 22: 1143.
Kitano S, Shiromizu A, Endo Y, Ohta M, Yoshimatsu H. Terapie cu balon intragastric pentru obezitatea rezistentă la tratament (în japoneză). Gastroenterol Endosc. 2005; 47: 2197-201.
Ohta M, Kitano S, Kasama K, Kawamura I, Inamine S, Wakabayashi G și colab. Rezultatele unui sondaj național privind chirurgia bariatrică laparoscopică în Japonia, 2000-2009. Asian J Endosc Surg. 2011; 4: 138–42.
Societatea japoneză pentru chirurgia endoscopică. Declarație privind tratamentele chirurgicale pentru obezitatea morbidă (în japoneză). http://www.asas.or.jp/jses/kitei/himan.html.
Societatea japoneză pentru chirurgia obezității și a tulburării metabolice. Declarație privind siguranța și tratamentele chirurgicale excelente pentru obezitatea morbidă în Japonia (în japoneză). http://plaza.umin.ne.jp/
Dixon JB, Zimmet P, Alberti KG, Rubino F, Federația Internațională pentru Diabet Taskforce on Epidemiology and Prevention. Chirurgie bariatrică: o declarație IDF pentru diabetul obez de tip 2. Diabet Med. 2011; 28: 628-42.
Chevallier JM, Paita M, Rodde-Dunet MH, Marty M, Nogues F, Slim K, și colab. Factorii predictivi ai rezultatului după bandarea gastrică: un sondaj la nivel național privind rolul activității centrului și comportamentul pacienților. Ann Surg. 2007; 246: 1034-9.
Pontiroli AE, Fossati A, Vedani P, Fiorilli M, Folli F, Paganelli M, și colab. Aderarea post-chirurgicală la vizitele programate și complianța, mai mult decât tulburările de personalitate, prezic rezultatul intervenției chirurgicale bariatrice restrictive la pacienții cu obezitate morbidă. Obes Surg. 2007; 17: 1492–7.
Deitei M, Gagner M, Erickson AL, Crosby RD. Al treilea summit internațional: starea actuală a gastrectomiei mânecii. Surg Obes Relat Dis. 2011; 7: 749-59.
Garb J, Welch G, Zagarine S, Kuhn J, Romanelli J. Chirurgie bariatrică pentru tratamentul obezității morbide: o meta-analiză a rezultatelor pierderii în greutate pentru bandă gastrică ajustabilă laparoscopică și bypass gastric laparoscopic. Obes Surg. 2009; 19: 1447–55.
Finks JF, Kole KL, Yenumula PR, English WJ, Krause KR, Carlin AM și colab. Previzualizarea riscului de complicații grave cu intervenții chirurgicale bariatrice: rezultate din colaborarea chirurgiei bariatrice din Michigan. Ann Surg. 2011; 254: 633-40.
Cobourn C, Cohen L, Genco A, Lope-Nava G, Caetano Marchesini J, Wahlen C, și colab. Abordări expert în gestionarea pierderii în greutate, problema 1. Sistemul Allergan Orbera ™ a gestionat pierderea în greutate.
Ohta M, Kitano S, Kai S, Shiromizu A, Eguchi H, Endo Y, Masaki T, Kakuma T, Yoshimatsu H. Experiență inițială japoneză cu plasarea de baloane intragastrice. Obes Surg. 2009; 19: 791-5.
Genco A, Bruni T, Doldi SB, Forestieri P, Marino M, Busetto L și colab. Balon intragastric BioEnterics: experiența italiană cu 2.515 pacienți. Obes Surg. 2005; 15: 1161–4.
Buchwald H, Avidor Y, Braunwald E, Jensen MD, Pories W, Fahrbach K, și colab. Chirurgia bariatrică: o revizuire sistematică și meta-analiză. JAMA. 2004; 292: 1724–37.
Nguyen NT, Slone JA, Nguyen XM, Hartman JS, Hoyt DB. Un studiu prospectiv randomizat de bypass gastric laparoscopic versus bandare gastrică ajustabilă laparoscopic pentru tratamentul obezității morbide: rezultate, calitate a vieții și costuri. Ann Surg. 2009; 250: 631-41.
Himpens J, Dapri G, Cadiere GB. Un studiu prospectiv randomizat între bandaj gastric laparoscopic și gastrectomie laparoscopică cu mânecă izolată: rezultate după 1 și 3 ani. Obes Surg. 2006; 16: 1450–6.
Ohta M, Kitano S, Kai S, Shiromizu A, Iwashita Y, Endo Y și colab. Experiență inițială japoneză cu sistemul LAP-BAND. Asian J Endosc Surg. 2013; 6: 39-43.
Kasama K, Tagaya N, Kanahira E, Umezawa A, Kurosaki T, Oshiro T și colab. A fost acceptată chirurgia bariatrică laparoscopică în Japonia? Experiența unui singur chirurg. Obes Surg. 2008; 18: 1473-8.
Adams TD, Gress RE, Smith SC, Halverson RC, Simper SC, Rosamond WD și colab. Mortalitatea pe termen lung după operația de by-pass gastric. N Engl J Med. 2007; 357: 753-61.
Moon Han S, Kim WW, Oh JH. Rezultatele gastrectomiei laparoscopice cu manșon (LSG) la 1 an la pacienții coreeni cu obezitate morbidă. Obes Surg. 2005; 15: 1469–75.
Sasaki A, Umemura A, Nishizuka S, Nakajima J, Uesugi N, Wakabayashi G. Rezultate ale gastrectomiei laparoscopice a mânecii ca procedură bariatrică într-o singură etapă la pacienții japonezi. Asian J Endosc Surg. 2010; 3: 180–4.
Tagaya N, Kasama K, Kikkawa R, Kanahira E, Umezawa A, Oshiro T și colab. Experiență cu gastrectomia laparoscopică a mânecii pentru obezitate morbidă versus super-morbidă. Obes Surg. 2009; 19: 1371–6.
Sjöström L, Narbo K, Sjöström CD, Karason K, Larsson B, Wedel H, și colab. Efectele chirurgiei bariatrice asupra mortalității la subiecții obezi suedezi. N Engl J Med. 2007; 357: 741-52.
Butonul FC. Rezolvarea diabetului de tip 2 după o intervenție chirurgicală de bypass gastric: implicarea semnalului glucagon derivat din intestin și a semnalării glucagonotrope? Diabetologie. 2009; 52: 2270-6.
Hutter MM, Schirmer BD, Jones DB, Ko CY, Cohen MK, Merkow RP și colab. Primul raport al Rețelei Centrului de Chirurgie Bariatrică a Colegiilor Americani: gastrectomia laparoscopică a manșonului are morbiditate și eficacitate poziționate între bandă și bypass. Ann Surg. 2011; 254: 410-22.
Sasaki A. Chirurgie metabolică. În: Progrese în diabetologie, al 46-lea curs postuniversitar anual (în japoneză). Tokyo; 2012. str. 59-64.
Lee WJ, Hur KY, Lakadawaia M, Kasama K, Wong SK, Lee YC. Chirurgie metabolică gastrointestinală pentru tratamentul pacienților diabetici: un studiu internațional multi-instituțional. J Gastrointest Surg. 2012; 16: 45-51.
Kasama K, Tagaya N, Kanehura E, Oshiro T, Seki Y, Kinouchi M, și colab. Gastrectomie laparoscopică cu mânecă cu by-pass duodenojejunal: tehnică și rezultate preliminare. Obes Surg. 2009; 19: 1341–5.
Conflict de interese
Autorii declară că nu au niciun conflict de interese.
Informatia autorului
Afilieri
Departamentul de Chirurgie, Școala de Medicină a Universității de Medicină Iwate, Morioka, Japonia
Akira Sasaki & Go Wakabayashi
Centrul de cercetare medicală anti-îmbătrânire, Școala de absolvire a științelor medicale și a vieții, Universitatea Doshisha, Kyoto, 610-9394, Japonia
Puteți căuta acest autor și în PubMed Google Scholar
Puteți căuta acest autor și în PubMed Google Scholar
Puteți căuta acest autor și în PubMed Google Scholar
autorul corespunzator
Drepturi și permisiuni
Acces deschis Acest articol este distribuit în conformitate cu licența Creative Commons Attribution Noncommercial care permite orice utilizare necomercială, distribuire și reproducere pe orice suport, furnizat de autorul (autorii) original (i) și sursa sunt creditate. Dreptul exclusiv la orice utilizare comercială a articolului revine Springer.
- Diabetul fibrocalculos pancreatic - scenariu actual în țările în curs de dezvoltare SpringerLink
- Consumul unei diete vegetariene după intervenția chirurgicală bariatrică Viața mea bariatrică
- De la inflamație la disfuncții sexuale, o călătorie prin diabet, obezitate și metabolică
- Efectul chirurgiei bariatrice a adolescenților asupra creierului și a cunoașterii Un studiu pilot - Pearce - 2017 -
- Obezitatea la copii și diabetul zaharat Rolul probioticelor și prebioticelor - ScienceDirect