Raport de caz Volumul 8 Numărul 2
Berrios-Barcenas E, 1 Islava Galvez, 2 Lainez-Zelaya J 2
Verificați Captcha
Regret pentru inconvenient: luăm măsuri pentru a preveni trimiterea frauduloasă a formularelor de către extragători și crawlerele de pagini. Introduceți cuvântul Captcha corect pentru a vedea ID-ul de e-mail.
1 Cardiologie, Spitalul Espa
2 Cardiologie, Institutul mexican de transplant, Mexic
Corespondenţă: Lainez Zelaya J, Cardiologie, Institutul Mexican de Transplant, Morelos, Mexic, Tel 52 044 55 6421 0039
Primit: 26 ianuarie 2017 | Publicat: 1 februarie 2017
Citare: Berrios-Barcenas E, Islava-Gálvez și Laínez-Zelaya J (2017) Stratificarea riscului în extrasistolele ventriculare frecvente: importanța rezonanței magnetice cardiace. J Cardiol Curr Res 8 (2): 00273. DOI: 10.15406/jccr.2017.08.00273
Tahicardia ventriculară (TV) are o relație directă cu moartea subită cardiacă (SCD), iar stratificarea riscului este esențială pentru tratamentul ulterior. Într-un context al unei inimi structurale normale, VT idiopatică este principala suspiciune. Rezonanța magnetică cardiacă (CMR) este un instrument puternic pentru a evalua substratul anatomic al aritmiilor ventriculare. Miocardita este o cauză frecventă a aritmiilor și este diagnosticată corect prin CMR. Prezența ameliorării tardive a gadoliniului este legată de diagnosticul și pronosticul miocarditei.
Cuvinte cheie: Extrasistol ventricular; Tahicardie ventriculară; Miocardita
BPM: Bătăi pe minut; CMR: rezonanță magnetică cardiacă; LBBB: Bloc de ramificare a pachetului stâng; LGE: Întărirea Gadolinium târziu; LV: ventricula stângă; LVOT: Tract de evacuare ventriculară stângă; RVOT: Tract de evacuare ventriculară dreaptă; VT: Tahicardie ventriculară; SCD: moarte subită cardiacă
Tahicardia ventriculară are o relație directă cu SCD, astfel încât stratificarea riscului este esențială pentru un tratament suplimentar, care fluctuează de la gestionarea gravidă sau tratament farmacologic, la procedurile de ablație a cateterului sau la implantarea unui dispozitiv de defibrilare automată. Pasul inițial este să cunoaștem coexistența bolilor cardiace structurale folosind tehnici de imagistică. Miocardita a fost asociată cu prezența aritmiilor ventriculare cu prognostic variabil. Un diagnostic adecvat și stratificarea riscului prin imagistica prin rezonanță magnetică pot transforma tratamentul. Obiectivul prezentei revizuiri este de a raporta un caz de aritmie ventriculară în care rezultatul CMR a schimbat diagnosticul și tratamentul ulterior.
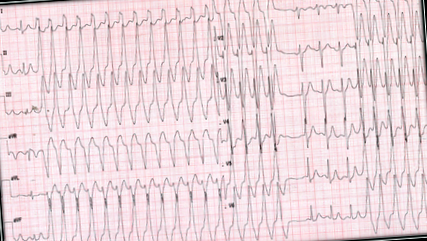
Un tânăr în vârstă de 21 de ani a fost evaluat de un cardiolog într-o unitate de urgență cu antecedente de palpitații, amețeală și diaforeză de trei ore. Examenul fizic nu a fost remarcabil, cu excepția frecvenței cardiace de 150 bpm. Nu au fost observate anomalii de laborator. Electrocardiograma (ECG) a arătat o tahiaritmie complexă QRS (Figura 1) cu criterii de tahicardie ventriculară monomorfă (TV). După administrarea amiodaronei, un al doilea ECG a prezentat ritm sinusal și trigeminism ventricular monomorf (model LBBB cu ax inferior) (Figura 2). Ecocardiograma transtoracică nu a fost remarcabilă. În urmărire, ECG și Holter ambulator 24 de ore au prezentat același lucru cu extrasistolele ventriculare monomorfe în 30% din bătăi. În acest context, a fost suspectat diagnosticul de tahicardie ventriculară idiopatică. Trei săptămâni mai târziu, a fost solicitată rezonanța magnetică cardiacă și a fost raportată cicatricea bazală a miocarditei septului interventricular între ambele tracturi de ieșire și disfuncția sistolică (FEVI = 48%) (Figura 3). În acest context, care este următorul pas?
Figura 1: Tahiaritmie complexă Widex QRS. S-a observat disocierea AV cu relația AV ˂ 1 și apariția QRS la vârf în plumb DII> 50 mseg, susținând diagnosticul TV.
Figura 2: ECG în ritm sinusal și extrasistole frecvente cu morfologie LBBB, ausență sau undă R în V1 și QS în derivarea aVR ≥ aVL. Aceste descoperiri sunt concordante cu o porțiune posterolaterală a tractului de ieșire drept ca geneză a extrasistolei și a TV.
Figura 3: CMR. În A observăm un LGE liniar intramiocardic în porțiunea bsală a septului interventricular, în corelație cu tractul de ieșire ventricular drept (B, C). Această constatare susține originea posibilă a extrasistolei și a TV în raport cu cicatricea.
Tahicardia ventriculară este un ritm asociat cu moartea subită cardiacă (SCD) [1], prin urmare un diagnostic adecvat este fundamental în prognostic. ECG este instrumentul inițial în diagnosticul diferențial al unei tahicardii complexe QRS. Cel mai frecvent utilizat algoritm este așa-numitul algoritm Brugada sau criteriile Brugada, în care prezența izolată a disocierii atrioventriculare are o specificitate de 100% pentru a susține diagnosticul TV [2] (Figura 1).
Complexele ventriculare premature (PVC) sunt bătăi ectopice provenite din sistemul Purkinje sau miocard ventricular. PVC-urile pot fi clasificate în funcție de locul de origine (ventriculul drept sau stâng), frecvența (izolat, bigeminiu, trigeminiu și repetitiv) formă (monomorfă, polimorfă) și relația cu ciclul cardiac (relația cu diastola) [3]. În cazurile în care PVC-urile sau TV au o morfologie LBBB cu ax inferior, ar trebui suspectată TV idiopatică (tractul de ieșire sensibil la adenozină) 4, în special la pacienții tineri fără boli cardiace structurale (Figura 2). În aceste cazuri, este important să se definească locația posibilă a focarului ectopic, majoritatea dintre sau în interiorul tracturilor de ieșire ventriculare dreapta și stângă, folosind datele ECG (Tabelele 1 și 2) [5-8]. În cazul nostru, regiunea posterolaterală superioară în RVOT este cea mai posibilă sursă. Evoluția, tratamentul și prognosticul acestei aritmii ar putea fi benigne [9]. Pe de altă parte, această morfologie este un criteriu minor de displazie aritmogenă a ventriculului drept, devenind principalul diagnostic diferențial al TV idiopatică.
QRS Morfologie
Relația R în V1 Lead
Tranziție precordială QRS în RS
Tranziție precordială QRS în VT (da = 100%)
Rati de tranziție V2o * (da = 91%)
Raport V3 R/S (da = 83%)
mai devreme decât RS
Stânga (atașament anteromedial) versus Dreapta (atașament posterolateral)
Conduce amplitudinea undelor aVR și aVL QS (da = 80%)
Polaritatea plumbului I (da = 83%)
Relație superioară versus inferioară cu valva pulmonară
Conduce V1 și V2 inițial r Amplitudine de undă (da = 66%)
Superior (proximal sub valva pulmonară)
Inferior (distal sub valva pulmonară)
Masa 2: Estimarea exactă a localizării originilor tahicardiei de ieșire a ventriculului drept cu 12 ECG de plumb.
În majoritatea cazurilor de aritmii maligne secundare miocarditei, nu este necesar un tratament suplimentar. În general, atunci când inflamația se oprește, substratul aritmogen dispare și el și majoritatea au un prognostic bun. În cazurile în care o cicatrice persistă, putem presupune o evoluție torpidă cu remodelare ventriculară, progresie către insuficiență cardiacă și un risc ridicat de SCD. Cu toate acestea, în contextul prevenirii primare, există dovezi limitate care să susțină implantarea ICD la pacienții cu sechele severe de miocardită, deci depinde adesea de contextul clinic al pacientului și de propria lor evoluție.
La pacienții cu tahicardie ventriculară monomorfă susținută și extrasistole frecvente, este esențial să se evalueze un posibil substrat anatomic cu tehnici de imagistică, cum ar fi CMR. Diagnosticul etiologic adecvat este legat de prognostic și tratament.
- Bayés de Luna A, Coumel P, Leclercq JF (1989) Moartea cardiacă subită ambulatorie: mecanisme de producere a aritmiilor fatale pe baza datelor din 157 de cazuri. Am Heart J 117 (1): 151-159.
- Brugada P, Brugada J, Mont L, Smeets J, Andries EW (1991) O nouă abordare a diagnosticului diferențial al unei tahicardii regulate cu un complex QRS larg. Circulația 83 (5): 1649-1659.
- Iturralde P (2016) Aritmii cardiace. (Edn 4), PyDESA, Mexico City, Mexic p. 87-89.
- Iwai S, Cantillon DJ, Kim RJ, Steven MM, Suneet Mittal și colab. (2006) Tahicardia tractului de ieșire ventriculară dreaptă și stângă: dovezi pentru un mecanism comun de electrofiziologie. J Cardiovasc Electrophysiol 17 (10): 1052-1058.
- Tanner H, Hindricks G, Schirdewahn P, Kobza R, Dorszewski A și colab. (2008) Rahicardia tractului nostru de flux cu tranziție R/S în plumb V3, șase abordări anatomice diferite pentru ablația cu succes. J Am Coll Cardiol 45 (3): 418-423.
- Betensky BP, Park RE, Marchilinski FE, Hutchinson MD, Garcia FC și colab. (2011) Raportul de tranziție V2: un nou criteriu electrocardiografic pentru a distinge originea tahicardiei tractului de ieșire ventriculară stângă de dreapta. J Am Coll Cardiol 57 (22): 2255-2262.
- Kottkamp H, Chen X, Hindricks G (1995) Tahicardia idiopatică a ventriculului stâng: noi cunoștințe despre caracteristicile electrofiziologice și ablația cateterului cu radiofrecvență. Pacing Clin Electrophysiol 18 (6): 1285-1297.
- Kamakura S, Shimizu W, Matsuo K, Taguchi A, Suyama K și colab. (1998) Localizarea locului optim de ablație a tahicardiei ventriculare idiopatice din tractul de ieșire ventricular drept și stâng de ECG de la suprafața corpului. Circulația 98 (15): 1525-1533.
- Kim RJ, Iwai S, Markowitz SM, Shah BK, Stein KM și colab. (2007) Spectrul clinic și electrofiziologic al aritmiei tractului de ieșire ventriculară idiopatică. J Cardiovasc Electrophysiol 49 (20): 2035-2043.
- Markowitz SM, Lerman BB (2009) Mecanisme ale tahicardiei tractului de ieșire ventriculară focală: dovezi pentru un mecanisme electrofiziologice comune. J Cardiovasc Electrophysiol 17: 1052-1058.
- Lermann BB (2009). În Zipes DP (Eds.), Electrofiziologie cardiacă: de la celulă la pat. Tahicardie ventriculară la pacienții cu inimi structurale normale. (Edn 5), SUA, pp. 657-668.
- Natale A, Raviele A, Al-Ahmad A, Alfieri O, Aliot E și colab. (2010) Documentul de consens internațional al diagramei de la Veneția privind tahicardia ventriculară/ablația fibrilației ventriculare. J Cardiovasc Electrophysiol 21 (3): 339-379.
- Buxton AE, Waxman HL, Marchlinski FE (1983) Tahicardie ventriculară dreaptă: caracteristici clinice și electrofiziologice. Circulația 68 (1): 917-927.
- Joshi S, Wilber DJ (2005) Ablația tahicardiei tractului de ieșire ventriculară dreaptă idiopatică: perspective actuale. J Cardiovas Electrophysiol 16 (Suppl 1): S52-58.
- White JA, Fine NM, Gula L, Yee R, Skanes A și colab. (2012) Utilitatea rezonanței magnetice cardiovasculare în identificarea substratului pentru aritmiile ventriculare maligne. Circ Cardiovasc Imaging 5 (1): 12-20.
- Friedrich MG, Sechtem U, Schulz-Menger J, Holmvang G, Alakija P și colab. (2009) Rezonanța magnetică cardiovasculară în miocardită: o carte albă JACC. J Am Coll Cardiol 53 (17): 1475-1487.
- Grün S, Schumm J, Greulich S, Wagner A, Schneider S și colab. (2012) Urmărirea pe termen lung a miocarditei virale dovedite de biopsie: predictori de mortalitate și recuperare incompletă. J Am Coll Cardiol 59 (18): 1604-1615.
- Baksi AJ, Kanaganayagam GS, Prasad SK (2015) Aritmii în miocardită virală și pericardită. Card Electrophysiol Clin 7 (2): 269-281.
- Riscul de obezitate, greutate și cancer Fondul mondial de cercetare a cancerului din Marea Britanie
- Obezitatea ca factor de risc pentru polipii colorectali la pacienții japonezi
- Supraponderalitatea obezității și riscul de rinită alergică O meta-analiză a studiilor observaționale - Zhou -
- Proprietățile senzoriale ale căldurii de ardei chili - și importanța sa pentru calitatea alimentelor și culturale
- Nutrienți vs Calorii importanța nutrienților în aportul zilnic de alimente