Rezultatele tratamentului chirurgical al limfedemului localizat masiv la pacienții cu obezitate severă
Wilson Cintra Júnior, TCBC-SP 1
Miguel Luiz Antonio Modolin, ECBC-SP 1
Rodrigo Itocazo Rocha 1
Thadeu Rangel Fernandes 1
Ariel Barreto Nogueira 2
Rolf Gemperli, TCBC-SP 3
1 Departamentul de Chirurgie Plastică, Spitalul Clinici, Facultatea de Medicină, Universitatea din São Paulo
2 Divizia de Patologie, Spitalul Clinici, Facultatea de Medicină, Universitatea din São Paulo
3 Departamentul de Chirurgie Plastică, Facultatea de Medicină, Universitatea din São Paulo
pentru a evalua importanța tratamentului deformărilor cauzate de limfedem localizat masiv (MLL) la persoanele cu obezitate severă.
într-o perioadă de șapte ani, nouă pacienți cu obezitate morbidă și o vârstă medie de 33 de ani au suferit rezecția chirurgicală a limfedemului localizat masiv cu sinteză primară. Acesta este un studiu retrospectiv privind tehnica chirurgicală, ratele de complicații și îmbunătățirea calității vieții.
toți pacienții au raportat o îmbunătățire semnificativă după intervenția chirurgicală, cu o gamă mai mare de mișcare, o ambulație ușoară și o igienă mai eficientă. Analiza histologică a demonstrat existența unui proces inflamator cronic marcat de infiltrat limfomonocitar și edem tisular sever. Am observat focare de necroză, formare de microabcese, puncte de supurație și organizare locală a fibrozei și pahidermie. Vasele limfatice și unele capilare sanguine au fost mărite, reprezentând un cadru de linfangiectazii.
tratamentul chirurgical al MLL s-a dovedit a fi important pentru îmbunătățirea calității vieții pacienților, reabilitarea funcțională a acestora și optimizarea urmăririi multidisciplinare a obezității morbide, cu rezultate chirurgicale satisfăcătoare și rate acceptabile de complicații, demonstrând importanța tratamentului și conștientizarea bolii.
Cuvinte cheie: Limfedem; Limfedem/etiologie; Limfedem/patologie; Limfedem/chirurgie; Obezitate, morbiditate/complicații
evaluați importul deformărilor tratamentului datorate limfedemului localizat (LML) în obezitate.
într-o perioadă din acest an, pacienți noi cu obezitate morbidă și cu vârsta medie de 33 de ani, sub condiția tratamentului chirurgical al limfedemului local și a sintezei primare. Tratați studiul retrospectiv în tehnica chirurgicală tehnică, incidența complicațiilor și riscul de calitate a vieții pacienților.
toți pacienții se referă la îngrijirea expresivă sau la tratamentul chirurgical, prezentând o amplitudine majoră a mișcărilor, cu decuplarea de deambulare și posibilitatea unei igiene eficiente. Analizele histologice demonstrează existența unui proces inflamator cronic marcat de ganglioni limfatici infiltrați, însoțit de edem testicular mare. Am găsit focare necrotice, formarea microabcesului, puncte de supurație și organizarea și ambalarea fibrozei locale. Vasele limfatice și unele capilare sanguinee prezente-aumentados, definind un cadru de limfangiectazii.
tratamentul chirurgical al probelor de LML este important pentru îmbunătățirea calității vieții pacienților, reabilitând și optimizând situația multidisciplinară de obstrucție morbidă, cu rezultatele demonstrațiilor chirurgicale și colectarea impozitelor.
Palavras-Chave: Linfedema; Linfedem/etiologie; Linfedem/patologie; Linfedem/chirurgie; Obezitate Morbidă/complicații
Pacienții obezi prezintă frecvent edem sau chiar limfedem la nivelul extremităților inferioare 1, totuși limfedemul masiv localizat (MLL) este slab observat și rezultă din afectarea drenajului limfatic, formând mase tumorale mari, în special la nivelul membrelor inferioare și hipogastru 2 - 4. MLL a fost descris preliminar de Goshtarby și colab. 4 și Farshid și colab. 5, care a stabilit distincția cu liposarcom diferențiat.
Dincolo de caracterul deformant, MLL determină limitarea mobilității, principalul motiv pentru căutarea tratamentului. Pe lângă aceasta, imensa masă tumorală împiedică igiena locală, permițând astfel acumularea de resturi și episoade infecțioase recurente de celulită, agravând simptomele 2, 6, 7 .
Această lucrare evaluează importanța tratamentului chirurgical al limfedemului masiv localizat la pacienții cu obezitate severă.
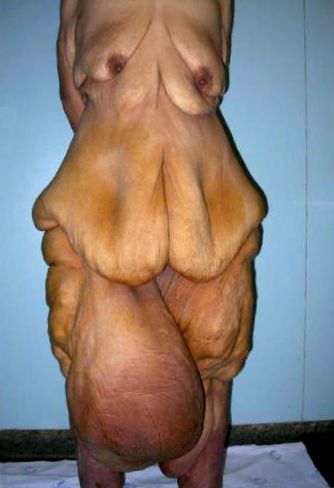
Între 2005 și 2012, au fost tratați nouă pacienți, dintre care șase bărbați. Vârsta medie a fost de 33 de ani, variind între 19 și 57. Indicele de masă corporală a variat între 44,1 kg/m 2 și 86,0 kg/m 2, cu o medie de 62,4. Șase pacienți au avut o deformare la nivelul coapsei anteromediale (Figura 1) și trei la nivelul hipogastrului (Figura 2). Toți au raportat că debutul și dezvoltarea tumorii au avut loc după episoade repetate de infecție a pielii, care au fost tratate cu îngrijire locală și eventuală terapie cu antibiotice, care nu a împiedicat extinderea tumorii.
Figura 1 Exemplu de MLL pe coapsa dreaptă.
Figura 2 Exemplu de MLL în regiunea suprapubiană.
Tratamentul a constat în rezecția maselor, incluzând margini de 1 până la 2 cm de piele aparent fără compromisuri. Plăgile rămase au fost închise cu clape de piele sănătoasă de vecin, greutatea masei MLL promovând distensia cuvenită. Sintezele au fost efectuate cu cusături separate de poliamidă 4-0 și 5-0. Drenajul a fost efectuat sub vid cu un tub toracic într-un sistem închis. Sângerarea a fost compatibilă cu dimensiunea tumorii. În ciuda hemostazei riguroase, un pacient a necesitat înlocuirea volumului și a sângelui pentru corectarea anemiei instituite.
Toți pacienții au primit profilaxie antibiotică inițiată cu 30 de minute înainte de procedură, menținută până la 48 de ore și profilaxie pentru tromboza venoasă profundă cu enoxaparină începând cu 12 ore după operație și continuând timp de șapte zile.
Pansamentele au fost pregătite zilnic cu tifon chirurgical, benzi și bandaje, după curățarea rănilor chirurgicale.
Toate exemplarele îndepărtate au fost trimise la histopatologie.
Toți pacienții au raportat o îmbunătățire marcată datorită confortului retragerii masei tumorale, amplitudinii mai mari de mișcare și ușurinței mai mari de a circula, precum și posibilității unei igiene mai eficiente. Greutățile și volumele pieselor îndepărtate sunt prezentate în Tabelul 1. Greutatea medie a fost de 7,8 kg și volumul mediu de 17,655 cm 3 .
Tabelul 1 Menstruația locurilor chirurgicale chirurgicale cu valori IMC.
| 1 | - NS | 44.1 | 715 | 25x17x3 | 1275 |
| 2 | - AP | 53,8 | 5490 | 28x24x3 | 2076 |
| 3 | - CT | 73.1 | 18000 | 50x43x12 | 25800 |
| 4 | - LC | 54.4 | 5250 | 38x23x11 | 9614 |
| 5 - RB | 60,5 | 22000 | 65x60x17 | 66300 | |
| 6 | - KC | 86,0 | 13870 | 44x42x11 | 20328 |
| 7 | - DT | 50,0 | 9000 | 40x25x14 | 14000 |
| 8 - CM | 69.4 | 6210 | 34x30x10 | 10200 | |
| 9 | - EP | 71.0 | 5900 | 46x32x7 | 10304 |
| MASS-MEDIA | 62.4 | 7800 | - | 17655 | |
La toți pacienții, am observat un aspect marmorat al țesutului subcutanat și ieșirea unei cantități mari de lichid hialin în timpul rezecției tumorale (Figura 3).
Figura 3 A, B: caracteristică de marmură a țesutului subcutanat MLL. C, D: închiderea plăgii fără dificultate, în detrimentul unui lambou de vecinătate.
Pielea regiunii tumorale avea, în toate cazurile, caracteristici de pahidermie și prezența leziunilor verucoase, împrăștiate, variind de la 1 la 5 cm în dimensiune.
În perioada postoperatorie s-a drenat cantități mari de lichid, inițial sero-hematic, iar după trei sau patru zile, hialină, cu un volum zilnic de aproximativ 600 ml, 1270 ml fiind cel mai mare și 20 ml cel mai mic. Un astfel de drenaj a persistat timp de două până la trei săptămâni și a regresat treptat spontan.
Durata șederii a variat de la una la 21 de zile. Doi pacienți au avut complicații locale: unul a avut dehiscență a plăgii, necesitând o nouă sutură; un altul a avut infecție cu plăgi, cu celulită flegmonă, necesitând spitalizare cu antibiotice parenterale. Ambele au avut un răspuns bun la tratament, fără alte complicații. Acești doi pacienți au avut valori mai mari ale IMC, respectiv 71 și 86. Nu au existat alte complicații care să necesite îngrijire mai mare, cu excepția dehiscențelor mici de-a lungul plăgii, care au apărut în toate cazurile și s-au vindecat prin intenție secundară.
Un pacient a avut reapariția bolii, necesitând două noi abordări pentru rezecția masei tumorale.
Rezultatele histologice au arătat un proces inflamator cronic, marcat de infiltrat limfomonocitar, însoțit de edem tisular sever. În unele zone s-au observat focare de necroză, cu formarea de microabcese și puncte de supurație. În alte zone s-a putut observa organizarea fibrozei locale. Vasele limfatice, precum și unele capilare sanguine, au fost crescute, definind trăsăturile histopatologice ale limfangiectaziei. Epiderma a fost acantotică, cu pahidermie (figura 4).
Figura 4 A: Piele cu acantoză neregulată (două săgeți) și fibroză a modelului de vindecare a pielii (săgeată) - (mărire 100x), B, C: țesut adipos cu proliferare vasculară (săgeți) și edem interstițial (mărire 200x), D, F (Mărire 200x) și E (mărire 400x): vase limfatice dilatate neregulate (săgeată) și edem caracteristic limfedemului. Colorare: hematoxilin-eozină.
Conceptele moderne de MLL sunt atribuite lui Farshid și Weiss 5, care, în 1998, au reușit să adune 14 cazuri cu leziuni la nivelul membrelor inferioare. Acești patologi au evidențiat trăsăturile principale ale acestei patologii, făcând mai puțin probabil confuzia cu liposarcomul bine diferențiat. Cu toate acestea, alte nume, cum ar fi țesutul linfodistrofic, pseudosarcoamele, hamartomul fibrolipoangiolipomatos și elefantiaza noastră, pot fi găsite în literatura de specialitate 4, 7 - 16 .
Membrele inferioare sunt localizări tipice ale MLL, dar în unele cazuri apar și în zonele inghinale și suprapubiene. Masele peniene și scrotale au fost, de asemenea, identificate 8, 9, dar nu au fost incluse în această serie. MLL se dobândește la vârsta adultă, crește insidios și silențios de-a lungul anilor, interferând cu ambulația și igiena, care, odată comise, reprezintă un punct constant de dermatită și ulcerație.
Diagnosticul histopatologic este evidențiat de edemul interstițial larg răspândit, asociat cu proliferarea reactivă a fibroblastelor, acantoza și scleroza dermică, ectazia vasculară și limfatică, cu inflamație. Macroscopic, masa tumorală întărită și pielea cu aspect de „coajă de portocală” prezintă pahidermia frecventă care însoțește MLL 4, 7 - 10 .
Orice obstrucție limfatică poate precipita limfedemul regional. În acest sens, diagnosticul diferențial trebuie făcut fie cu malformații congenitale, cât și cu condiții dobândite, incluzând lipoame, sarcoame și alte tumori, sechele de intervenție chirurgicală, radioterapie, traume și filarioze. Lipodistrofia și paniculele abdominale masive pot fi, de asemenea, implicate 8-11 .
Mecanismul precis al formării MLL rămâne intact. Descrierile din literatură sugerează că formarea limfedemului se datorează obstrucției sistemului limfatic inițial și a congestiei sale consecvente. Extravazarea fluidului bogat în proteine în spațiul interstițial stimulează răspunsul inflamator localizat, îngreunând drenajul limfatic, care determină limfedemul cronic 12. Transportul limfatic normal depinde de contractilitatea intrinsecă a sistemului limfatic, cu flux direcțional asigurat de prezența valvelor. Factorii extrinseci, cum ar fi exercițiile fizice, activitățile zilnice și compresia externă, joacă, de asemenea, un rol important pentru a preveni congestia limfatică. La pacienții cu un IMC ridicat, dat fiind nivelul mai ridicat de lichid interstițial rezultat dintr-un volum mai mare de țesut adipos, există o presiune crescută, compromitând astfel drenajul limfatic. În consecință, starea corpului acestor pacienți provoacă un obstacol semnificativ în drenajul limfatic mecanic 10, 11, care se agravează cu inactivitatea.
Toate cazurile de MLL la obezi sunt descrise în zonele suspendate ale abdomenului și ale membrelor inferioare. Prin urmare, se poate deduce că leziunea este rezultatul stazei limfatice exacerbate de creșterea grăsimii în zonele agățate, precum și a reducerii mișcării pacientului obez 13. .
Fără îndoială, în obezitatea morbidă igiena locală este slabă datorită dificultății de acces între pliurile pielii grase. Atunci când este asociat cu descuamarea pielii și secrețiile naturale, acesta constituie un teren fertil pentru instalarea infecțiilor, numit generic intertrigo. Recurența acestor infecții determină limfangită, care crește în segmentele inferioare ale trunchiului, adică hipogastru și membrele inferioare din cauza stazii consecvente. Staza limfangitei determină scurgerea de lichid limfatic, care stimulează proliferarea celulară, atât pe epidermă, care este îngroșată și crește negi, cât și în straturi mai profunde, unde se dezvoltă procesul inflamator. Acest cadru de limfedem, asociat cu reacția inflamatorie locală, distinge țesuturile și crește ischemia tisulară, care provoacă fibroză severă cu țesut gras intercalat, generând septuri și blocuri. Evoluția este progresivă și are ca rezultat apariția unor mase tumorale localizate 2, 5, 10 .
În acest context, la toți pacienții noștri factorul predispozant a fost obezitatea, iar mecanismul etiopatogen descris a declanșat prin infecție, din cauza condițiilor locale favorabile. Cu toate acestea, nu se poate exclude faptul că aceeași tulburare de drenaj limfatic este rezultatul obezității, paralel cu cele două teorii menționate anterior 7, 10 .
Posibilitatea recurenței nu poate fi trecută cu vederea 4, 7, 8, 10. Prezența pediculului la baza tumorii și lipsa implicării straturilor profunde sub fascia musculară-aponevrotică facilitează în general rezecția chirurgicală. În seria noastră a existat un pacient care a necesitat două reintervenții, deoarece țesutul comis a rămas în procedurile anterioare din cauza dificultății în găsirea unui plan de disecție, care a favorizat recurența. Cu toate acestea, rezultatele au fost cosmetice și funcționale adecvate, deoarece au favorizat ambulația și au permis o igienă eficientă.
Această experiență întărește profilul MLL ca fiind rar, dar poate deveni o problemă cronică gravă, făcând pacientul incompetent. Spre deosebire de edemul ușor obișnuit sau limfedemul, tratamentul cu chirurgie bariatrică și pierderea în greutate nu scuză îndepărtarea chirurgicală completă și curativă. Obezitatea și comorbiditățile acesteia nu limitează obligația de rezecție a masei tumorale, în ciuda riscurilor inerente. Tratamentul chirurgical necesită o perioadă postoperatorie prelungită, dar toți pacienții au fost externați în stare bună. S-a realizat reabilitarea funcțională.
Tratamentul chirurgical al MLL a fost important pentru îmbunătățirea calității vieții, reabilitând funcțional și optimizând urmărirea multidisciplinară a obezității morbide, cu rezultate chirurgicale satisfăcătoare și rate acceptabile de complicații, demonstrând importanța aplicării sale în tratamentul limfedemului localizat masiv.
1. Yosipovitch G, DeVore A, Dawn A. Obezitatea și pielea: fiziologia pielii și manifestările cutanate ale obezității. J Am Acad Dermatol. 2007; 56 (6): 901-16; test 917-20. [Link-uri]
2. Warren AG, Brorson H, Borud LJ, Slavin SA. Limfedemul o revizuire cuprinzătoare. Ann Plast Surg. 2007; 59 (4): 464-72. [Link-uri]
3. Scheinfeld NS. Obezitate și dermatologie. Clin Dermatol. 2004; 22 (4): 303-9. [Link-uri]
4. Goshtarby P, Dawson J, Agarwal N. Pseudosarcom: limfedem localizat masiv al obezilor morbid. Obes Surg. 2006; 16 (1): 88-93. [Link-uri]
5. Farshid G, Weiss SW. Limfedem localizat masiv la obezul morbid: o leziune reactivă histologic distinctă care simulează liposarcomul. Sunt J Surg Pathol. 1998; 22 (10): 1277-83. [Link-uri]
6. Modolin ML, Cintra W Jr, Paggiaro AO, Faintuch J, Gemperli R, Ferreira MC. Limfedem localizat masiv (MLL) la candidații bariatric. Obes Surg. 2006; 16 (9): 1126-30. [Link-uri]
7. Vána J, Adamicová K, Haluska P, Celec J. Limfedem localizat masiv la un pacient extrem de obez. Chirurg. 2002; 73 (4): 383-6. [Link-uri]
8. Decker P, Görtz M, Sigmund G, Kriegsmann J, Decker D. Limfedem localizat masiv - o entitate rară. Zentralbl Chir. 2003; 128 (11): 985-7. [Link-uri]
9. OswaldTM, Lineaweaver W. Rezecție segmentară limitată a țesutului limfodistrofic simptomatic la extremitățile inferioare la pacienții cu risc ridicat. South Med J. 2003; 96 (7): 689-91. [Link-uri]
10. Modolin M, Mitre AI, da Silva JC, Cintra W, Quagliano AP, Arap S, și colab. Tratamentul chirurgical al linfedemului penisului și scrotului. Clinici. 2006; 61 (4): 289-94. [Link-uri]
11. Asch S, James WD, Castelo-Soccio L. Limfedem localizat masiv: o complicație dermatologică emergentă a obezității. J Am Acad Dermatol. 2008; 59 (5 Suppl): S109-10. [Link-uri]
12. Barr J. Limfedem localizat masiv de origine suprapubiană. Plast Reconstr Surg. 2000; 106 (7): 1663-4. [Link-uri]
13. Hanna D, Cloutier R, Lapointe R, Desgagné Al. Elefantiaza abdominală: un raport de caz. J Cutan Med Surg. 2004; 8 (4): 229-32. [Link-uri]
14. Wu D, Gibbs J, Corral D, Intengan M, Brooks JJ. Limfedem localizat masiv: localizări suplimentare și asociere cu hipotiroidism. Hum Pathol. 2000; 31 (9): 1162-8. [Link-uri]
15. Burri H, Loutan L, Kumaraswami V, Vijayasekaran V. Modificări ale pielii în filarioza limfatică cronică. Trans R Soc Trop Med Hyg. 1996; 90 (6): 671-4. [Link-uri]
16. Bannerjee D, Williams EV, Ilott J, Monypenny IJ, Webster DJ. Obezitatea predispune la creșterea drenajului după eliminarea nodului axilar: un audit prospectiv. Ann R Coll Surg Engl. 2001; 83 (4): 268-71. [Link-uri]
Sursa de finanțare: niciuna.
Primit: 15 octombrie 2012; Acceptat: 15 decembrie 2012
Adresa de corespondenta: Cintra Wilson Junior Email: [email protected]
Conflict de interese: nici unul.
Acesta este un articol cu acces liber distribuit în condițiile licenței non-comerciale de atribuire Creative Commons, care permite utilizarea, distribuția și reproducerea necomercială fără restricții în orice mediu, cu condiția ca lucrarea originală să fie citată în mod corespunzător.
- Reparația etapă a herniei precedată de bypass gastric pentru tratamentul pacienților cu obezitate morbidă
- Pacienții obezi au un risc mai mare de limfedem legat de cancerul de sân decât pacienții supraponderali după
- Pseudosarcomul coapsei Un caz rar de limfedem localizat masiv
- Tratamentul cu rosiglitazonă restabilește funcția receptorului de dopamină renală la hipertensiunea șobolanilor obezi Zucker
- Depunerea gâtului și a grăsimii corporale totale la pacienții non-obezi și obezi cu apnee în somn comparativ cu