- Prezentarea neobișnuită a unei afecțiuni duce la un diagnostic mai grav
de Kate Kneisel, scriitor colaborator, MedPage Astăzi 26 august 2019
O femeie hispanică în vârstă de 55 de ani se prezintă la secția de urgență cu dureri abdominale epigastrice severe care iradiază la spate. Ea explică că a avut dureri similare în trecut, dar niciodată de această gravitate. Durerea este însoțită de pierderea poftei de mâncare, greață și vărsături fără sânge. Ea observă că și ea se simte febrilă și are frisoane.
Pacienta vă spune că nu se poate gândi la nimic care ar fi putut contribui la durerea ei sau să o agraveze. În mod similar, spune ea, nimic nu a reușit să amelioreze durerea.
Îți spune că nu a consumat niciodată alcool, droguri sau tutun. Are prediabet. Istoricul medical al familiei sale nu include pancreatita sau orice tip de cancer pancreatic sau biliar și nici nu ia medicamente care ar putea contribui la un risc crescut de pancreatită. La întrebări, ea observă că scaunele ei au un aspect normal - nu întunecat sau lipicios - și nu a avut sângerări rectale.
La examinarea fizică, palparea abdomenului dezvăluie sensibilitate în epigastru și în cadranul superior drept cu semn pozitiv al lui Murphy.
Autorii raportului de caz notează următoarele valori pentru testele de laborator efectuate:
- Număr de celule albe din sânge: 18,1 mii/cm
- Bilirubină totală: 1,3 U/L
- Aspartat aminotransferază: 196 U/L
- Alanin aminotransferază: 152 U/L
- Fosfatază alcalină: 105 U/L
- Lipază: 16.426 U/L
Ecografia cadranului superior drept evidențiază o masă solidă polipoidă în vezica biliară, fără colelitiază, fără dilatarea canalului intra- sau extrahepatic și un ficat gras difuz.
O tomografie computerizată (CT) identifică o leziune polipoidă intramurală a vezicii biliare și pancreatită acută, dar niciun semn al unei mase pancreatice. Nu există dovezi ale altor anomalii, cum ar fi pancreasul inelar, agenezia parțială sau malrotarea.
Clinicienii fac un diagnostic provizoriu de pancreatită acută de etiologie neclară și o leziune a vezicii biliare sugestive de neoplasm, iar pacientul este internat în spital.
După spitalizare, ea dezvoltă sepsis secundar la pancreatită necrozantă. La început, repausul intestinal și resuscitarea agresivă a fluidelor îi ameliorează pancreatita. În cea de-a șasea zi de spitalizare, durerea ei se agravează și dezvoltă febră și leucocitoză.
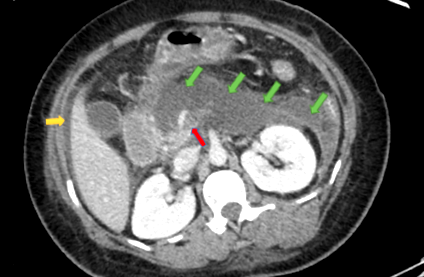
Se efectuează o a doua scanare CT, care arată că pancreatita a progresat, cu necroză a corpului/cozii pancreatice, tromb neocluziv al venei mezenterice/porte superioare, revărsări pleurale și ascită moderată (Figura).
Evaluarea nu include imagistica izolată a canalelor biliare pentru a determina dacă sunt prezente obstrucții ale tractului biliar sau alte anomalii biliare. În plus, clinicienii nu obțin colangiopancreatografie retrogradă endoscopică înainte de intervenție chirurgicală, pentru a evita exacerbarea pancreatitei necrozante deja severe.
Chirurgia nu relevă nicio dovadă a unei tumori transmurale; clinicienii consideră că, dacă tumoarea este malignă, aceasta reprezintă o boală precoce. Pacientul suferă o colecistectomie, debridare pancreatică și necrosectomie. Din cauza deteriorării extinse a pancreasului, chirurgii introduc un tub de jejunostomie de hrănire.
Examinarea specimenului vezicii biliare relevă o leziune polipoidă cu multiple fragmente de tumoare plutitoare liberă în lumenul vezicii biliare; clinicienii remarcă natura friabilă a neoplasmului vezicii biliare. Nu sunt identificate calculi biliari intraluminali, nămol biliar sau cheaguri.
Rapoartele finale de patologie indică un adenocarcinom intramucosar al vezicii biliare T1a cu displazie extinsă de înaltă calitate și invazie a laminei proprii, dar cu menținerea submucoasei și a musculaturii proprii (T1a). Marja canalului chistic și marja radială/circumferențială sunt negative pentru tumoare.
După intervenția chirurgicală, recuperarea pacientului este prelungită și este readmisă la spital de mai multe ori. Ea necesită o debridare pancreatică repetată, drenaj percutanat al unei colecții de lichide peripancreatice și nutriție parenterală prelungită.
Urmărirea cazului
Stadiul clinic al pacientului de T1aN0 sugerează un prognostic general bun, fără a mai fi nevoie de tratament după colecistectomie.
Ea își revine în timp și, la 18 luni după operația inițială, nu prezintă simptome, are o stare bună de performanță și este capabilă să tolereze o dietă regulată. O scanare CT de urmărire nu găsește nicio dovadă de cancer recurent al vezicii biliare, iar pancreatita necrozantă este rezolvată.
Discuţie
Autorii care au raportat acest caz 1 al unui pacient cu pancreatită necrotizantă acută, dar fără calculi biliari sau alți factori de risc, despre care se constată că are un adenocarcinom polipoid al vezicii biliare, au sugerat că reprezintă o prezentare unică a pancreatitei acute asociate cu cancerul.
Autorii au menționat că, deși există puține cazuri de pancreatită acută asociată cu cancerul vezicii biliare în stadiu incipient, malignitatea ar putea fi în continuare o cauză suspectată de pancreatită acută inexplicabilă la pacienții cu factori de risc precum vârsta peste 40 de ani și la cei cu potențiale simptome. a cancerului vezicii biliare, cum ar fi pierderea în greutate sau diabetul zaharat cu debut nou.
Acest pacient nu a avut niciuna dintre cauzele frecvente ale pancreatitei acute - cum ar fi abuzul cronic de alcool (care reprezintă 35% din cazuri) sau calculii biliari (care reprezintă 40% din cazuri). 2 În plus, nu au existat dovezi ale unor cauze mai puțin frecvente, precum nămol biliar, coagulare, hipertrigliceridemie, hipercalcemie, etiologie infecțioasă, medicamente asociate pancreatitei sau predispoziție ereditară.
Prin urmare, clinicienii și-au bazat diagnosticul provizoriu pe caracteristici clinice sugestive ale pancreatitei acute, susținute de creșteri ale nivelurilor serice de amilază și/sau lipază.
Deși pancreatita idiopatică este raportată în 10-25% din cazuri, 3 autorii au teorizat că cazul pacientului lor este probabil legat de obstrucția mecanică a canalului pancreatic de fragmente friabile din neoplasmul vezicii biliare.
Aproximativ 75% din cazurile idiopatice sunt marcate de prezența nămolului biliar sau a microlitiazei, care probabil induce pancreatita prin obstrucția mecanică a ampulei care duce la refluxul bilei în canalul pancreatic sau edemul rezultat din trecerea unei pietre. 4
Adenocarcinomul vezicii biliare
Cancerul vezicii biliare este cea mai frecventă afecțiune malignă a tractului biliar5, dar datorită rarității sale relative există foarte puține date epidemiologice.
Autorii cazului au remarcat faptul că factorii de risc pentru cancerul vezicii biliare includ vârsta, sexul feminin și geografia/etnia din America Latină și Asia, precum și diverși factori de risc cancerigeni și caracteristicile care prezintă. 6
Deși cursul adenocarcinomului vezicii biliare este de obicei indolent în stadiile incipiente, acesta este adesea detectat în asociere cu colica biliară și colelitiaza simptomatică. În timp ce doar aproximativ 20% dintre adulți dezvoltă calculi biliari, aceștia se găsesc la aproximativ 70-90% dintre pacienții diagnosticați cu cancer la vezica biliară. 4
În timp ce legătura dintre calculii biliari și cancerul vezicii biliare nu este înțeleasă, efectele inflamatorii cumulative ale colelitiazei cronice pot contribui la un risc crescut de apariție a malignității.
O stare de inflamație cronică eliberează citokine, chemokine, specii reactive de oxigen, factori de creștere și prostaglandine care contribuie la activarea oncogenelor și la inactivarea genelor supresoare tumorale, au menționat autorii. În timp, acest lucru are ca rezultat transformarea celulelor, proliferarea celulelor, inhibarea apoptozei, evaziunea răspunsului imun și angiogeneza, care în cele din urmă devine o malignitate. 7
Unii pacienți cu calculi biliari și adenocarcinom al vezicii biliare prezenți cu ileu biliar sau coledocolitiază4, dar aceste complicații sunt, în general, mai degrabă legate de calculii biliari decât de neoplasmul în sine.
Cazurile raportate de cancer al vezicii biliare concomitente și pancreatită acută la pacienții cu neoplasm pancreatico-biliar sunt probabil cauzate de anomalia anatomică a principalului canal pancreatic. 8 Autorii au citat mai multe rapoarte despre hemobilia asociată cu cancerul vezicii biliare ca cauză a pancreatitei acute cu cancer al vezicii biliare. 8.9
Cu toate acestea, clinicienii au observat că acest lucru este puțin probabil în cazul acestui pacient, având în vedere absența nămolului și a calculilor biliari și a sângelui coagulat în specimen.
Echipa a recunoscut mai multe limitări ale raportului de caz, inclusiv că investigațiile nu au inclus imagistica izolată a ductului biliar, colangiopancreatografia endoscopică retrogradă preoperatorie sau testele pentru cauze rare, cum ar fi etiologiile autoimune.
Ca atare, există posibilitatea ca pancreatita pacientului să fi fost cauzată de diviziunea pancreatică sau de o altă anomalie a tractului biliar. Cu toate acestea, această explicație este considerată puțin probabilă, au spus autorii, având în vedere că nu a prezentat semne sau simptome de pancreatită recurentă sau patologie biliară la 24 de luni după pancreatita ei necrotizantă și colecistectomie.
Autorii au concluzionat, prin urmare, că, fără rapoarte documentate care să asocieze fragmentul de cancer al vezicii biliare cu pancreatita acută și fără alte surse clare pentru pancreatita acestui pacient, acest caz reprezintă o prezentare unică a pancreatitei acute asociate cu un adenocarcinom friabil.
Referințe
1. Appelbaum R, și colab: un caz de pancreatită acută asociată cu adenocarcinomul în stadiu incipient al vezicii biliare. Am J Case Rep 2019; 20: 957-960.
2. Müller BG, și colab.: O revizuire a datelor recente în tratamentul cancerului vezicii biliare: ce știm, ce facem și ce ar trebui făcut. Am Soc Clin Educ Book 2014; e165-e170.
3. Frossard JL, și colab.: Pancreatita acută. Lancet 2008; 371 (9607): 143-152.
4. Tsai TJ, și colab.: Cancerul vezicii biliare se manifestă ca sângerare recurentă a căilor biliare comune și sângerare a ulcerului duodenal. J Chin Med Conf. 2009; 72: 434-437.
5. Lazcano-Ponce EC, și colab.: Epidemiologia și patologia moleculară a cancerului de vezică biliară. CA: Cancer J Clin 2001; 51: 349-364.
6. Hundal R, Shaffer EA: Cancerul vezicii biliare: epidemiologie și rezultat. Clin Epidemiol 2014; 6: 99-109.
7. Li Y, și colab.: Inflamația cronică și cancerul vezicii biliare. Cancer Lett 2014; 345 (2): 242-248.
8. Inoue K, și colab.: Cancerul vezicii biliare rezecabile care prezintă pancreatită acută cauzată de hemobilie. Clin J Gastroenterol 2011; 4 (5): 336-339.
9. Kubota H și colab: un pacient cu carcinom nediferențiat al vezicii biliare care prezintă hemobilie. J Gastroenterol 2000; 35: 63-68.
Autorii au menționat că nu au dezvăluiri.
- Acest ingredient obișnuit de ketchup vă provoacă rău
- Aceasta este dieta Shakira și rutina de exerciții pentru prezentare în Super Bowl - World Today News
- TCT Amulet LAA Occluder Hot on the Heels of Watchman MedPage Today
- Greșeala neașteptată a dietei care vă determină creșterea în greutate în carantină, potrivit experților
- Medicul a spus cum să eliminați toxinele din organism fără diete și medicamente - World Today News